Índice
Caso
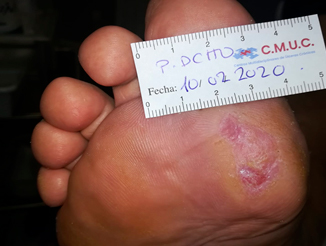
Se presenta el caso clínico de un paciente de 58 años que padece de una ulcera plantar diabética neuropatica en pie derecho, tras 4 meses de tratamiento combinando ozonoterapia gas local, cura en ambiente húmedo y descarga con fieltro adhesivo, se logra la epitelización de la lesión.
Introducción
- Diabetes Mellitus (DM): La diabetes es una enfermedad crónica que aparece cuando el páncreas no produce insulina suficiente o cuando el organismo no utiliza eficazmente la insulina que produce. La insulina es una hormona que regula el azúcar en la sangre. El efecto de la diabetes no controlada es la hiperglucemia (aumento del azúcar en la sangre), que con el tiempo daña gravemente muchos órganos y sistemas, especialmente los nervios y los vasos sanguíneos. (1)
- Pie Diabético: Llamamos pie diabético a aquel pie que presenta una alteración anatómica o funcional, determinada por anomalías neurológicas y/o diversos grados de enfermedad vascular periférica en un paciente diabético. (2). El pie diabético es una de las complicaciones más temidas en los pacientes con diabetes mellitus (DM), ya que el 15% de los pacientes desarrollan una ulcera a lo largo de su vida y un 12% sufre amputaciones. (3)
- Ulcera Neuropática: Una ulcera es una lesión en la piel, la cual tiene tendencia a extenderse a todas sus capas pudiendo llegar a las mas profundas. Las ulceras neuropaticas son aquellas que se producen en un punto de presión o deformación del pie, en las que existe alteración de la sensibilidad. Generalmente son ulceraciones de forma redondeada, callosidad periulcerosa e indoloras. Estas son plantales en su gran mayoría.
Otras características de este tipo de ulceras son:
- Muy exudativas.
- El fondo ulceral tiene tejido de granulación.
- Sangran con facilidad.
- Existencia de pulsos arteriales.(4)
Diagnóstico
Por lo general, un médico puede diagnosticar neuropatía diabética al realizar un examen físico y revisar con atención sus síntomas e historia clínica.
El medico controlará lo siguiente:
- La fortaleza y el tono muscular general
- Los reflejos de los tendones
- La sensibilidad al tacto y la vibración
Además, en cada visita el médico debe controlar si tiene llagas en los pies, piel agrietada, ampollas, y problemas de articulación y huesos. American Diabetes Association (Asociación Estadounidense de Diabetes) recomienda que todas las personas con diabetes se sometan a un examen integral de los pies al menos una vez al año.
Junto con el examen físico, es posible que el médico realice u solicite análisis específicos que faciliten diagnosticar la neuropatía diabética, como los siguientes:
- Prueba de filamentación. El médico cepillará una fibra de nailon suave (monofilamento) sobre las áreas de la piel para evaluar su sensibilidad al tacto.
- Análisis sensorial cuantitativo. Este estudio no invasivo se utiliza para evaluar la respuesta de los nervios ante la vibración y los cambios de temperatura.
- Pruebas de conducción nerviosa. Esta prueba mide la velocidad con la que viajan los impulsos eléctricos en los nervios de sus brazos y piernas. Suele utilizarse para el diagnóstico del síndrome del túnel carpiano.
- Electromiografía (EMG). Este estudio, que suele realizarse con conjunto con las pruebas de conducción nerviosa, sirve para medir las descargas eléctricas que se producen en los músculos.
- Pruebas autonómicas. Si tienes síntomas de neuropatía autonómica, es posible que se deban realizar pruebas especiales para determinar la manera en que la presión arterial cambia mientras estás en diferentes posiciones, y si dudas de forma normal.
Tratamiento
No hay curas conocidas para la neuropatía diabética. Los objetivos del tratamiento son los siguientes:
- Reducir el avance de la enfermedad
- Aliviar el dolor
- Controlar las complicaciones y restablecer las funciones
Reducir el avance de la enfermeda
Mantener constantemente el nivel de azúcar en sangre dentro del rango objetivo es esencial para evitar o retrasar la progresión de los daños en los nervios. Hacer esto puede incluso mejorar algunos de los síntomas que ya manifiesta. El médico determinará el rango objetivo más conveniente para ti según varios factores, como tu edad, el tiempo que has tenido diabetes y tu estado de salud general. Otras formas importantes de ayudar a reducir o prevenir el avance de la enfermedad incluyen controlar la presión arterial y mantener un peso y estilo de vida saludables.
Evitar
el dolor
Hay muchos medicamentos de venta bajo receta disponibles para el dolor neurálgico relacionado con la diabetes, pero no funcionan para todas las personas. Los efectos secundarios siempre son posibles. Cuando consideres un medicamento, habla con el médico sobre las ventajas y las desventajas para determinar lo que podría ser mejor para ti.
Controlar las complicaciones y restablecer funciones
Es probable que tu equipo de atención médica para la diabetes comprenda diferentes especialistas, como un médico especializado en tratar los problemas del tracto urinario (urólogo) y médico del corazón ( cardiólogo), que pueden ayudar a prevenir o tratar las complicaciones que puedan surgir.(5)
Caso Clínico
En esta ocasión vamos a hablar de un caso de un paciente varón de 58 años de edad diagnosticado con diabetes tipo II que acude a nuestro servicio de enfermería para valoración de una ulcera plantar localizada en el primer metatarso del pie derecho. Anteriormente lo estaba tratando su podólogo particular en un periodo de cuatro meses.
Recogemos antecedentes y realizamos exploración física:
Presenta ulcera de pie diabético en el primer metatarso del pie derecho, a la exploración se objetiva neuropatía diabética con insensibilidad total a las pruebas sensitivas vibratorias, punzantes, etc….
Se palpan pulsos pedios y tibial posterior.
Señal doppler positivo.
- Escala EVA: 0 (por neuropatía diabética).
- Escala FERDPALLA: grado II (buen pronóstico para la epitelización).
- Escala wiffi: grado I.
Se informa del tratamiento a seguir: se comenzará con curas en ambiente húmedo.
Recomendaciones
- Tratamiento por personal especializado.
- Ozonoterapia gal local.
- Plantillas de descarga.
- Calzado adecuado para su patología
- No tocar ni humedecer vendaje.
Curas en Ambiente Húmedo
La preparación del lecho de la herida de la cura en ambiente húmedo ofrece un enfoque global para la eliminación de obstáculos en la cicatrización y para la estimulación del proceso de cicatrización. Esta preparación abarca procesos básicos como son el tratamiento de la infección, abordaje del tejido necrótico y desvitalizado, además del exudado, sin descuidar el mantenimiento y cuidado de la piel perilesional.(6)
Procedemos a desbridar zona con hiperqueratosis, limpiamos el lecho de la herida, damos sesión de ozono gas local, realizamos cura en ambiente húmedo, aplicamos plantillas de descarga de fieltro adhesivo y cerramos.
Ozonoterapia Gas Local
confirmado ser una opción terapéutica con impacto social para diversas patologías, entre ellas el pie diabético, con buena respuesta tras administración, pues el ozono (O3) variedad alotrópica del oxígeno, tiene propiedad germicida, modulador biológico, favorable en pacientes con DM2, quienes tienen un stress oxidativo crónico que altera el metabolismo de lípidos, proteínas y ADN, liberando una cascada patológica que se asocia y hace imperecedero del pie diabético.
El O3 resulta ser el mayor germicida existente en la naturaleza contra virus y bacterias, existentes en heridas cuando se aplica localmente en estas, por tener una acción oxidante directa sobre los microorganismos, siendo así un potente agente antiséptico. Su acción antimicrobiana se ve favorecida pues además, interactúa con compuestos orgánicos insaturados durante la ozonolisis. (7)
Plantillas de Descarga
El uso de descargas como tratamiento etiológico es una parte integral del proceso de curación, ya que produce modificaciones en la histología de la úlcera, que pasa de un estado inflamatorio crónico a una condición mucho más evolutiva. Existen múltiples estrategias para la reducción de la presión plantar que deben utilizarse de manera protocolizada para poder conseguir resultados favorables. Este artículo presenta diferentes métodos de reducción de la presión, de manera que el profesional reconozca la importancia de su uso en la gestión de las úlceras del pie diabético.
Por tanto, un pie insensible, isquémico o no, debe considerarse como de alto riesgo de sufrir úlcera.
Esta reducción de la presión tiene como principio básico el reparto o transmisión de la carga sobre amplias áreas, de modo que reduzca los picos de presión sobre determinados puntos. La reducción de la presión depende de tres factores: 1º del uso de alguna alternativa de tratamiento específico para la reducción de la presión; 2º del cumplimiento por parte del paciente, y 3º de la biomecánica. (8)
Recomendaciones de alta
- Realizar controles glúcemicos periódicos.
- Comprobar la temperatura del agua a la hora de realizar el aseo personal.
- Secarse muy bien los pies, sobre todo entre los espacios interdigitales.
- Hidratación diaria con crema de ozono, sin aplicar entre los dedos.
- Inspeccionar los pies a diario, observando si presenta rozaduras, cortes, llagas, ampollas, etc.
- Acudir una vez al mes podólogo para revisión y realización de quiropodia.
- Utilizar calcetines muvu.
- Utilizar calzado para pie diabético.
- Deambulación diaria entorno a los 30-50 minutos.(9)
Bibliografía
Sarwar N, Gao P, Seshasai SR, Gobin R, Kaptoge S, Di Angelantonio et al. Lancet. 2010; 26;375:2215-2222
(2). https://www.sciencedirect.com/scienc-e/article/pii/S0716864016300128
(3). PRATS GUARDIOLA M, MARTÍN BARREALES E, STURLESE GIMENO K, PINILLA DE PABLOS L. Fieltro adhesivo de descarga para el tratamiento de una úlcera neuropática en un paciente diabético. Metas de Enfermería 2015;18(6): 50-55. Disponible en: https://medes.com/publication/101598
(4). https://ruc/udc/es/dspace/handle/2183/23861
(5). Mayo Clinic[Internet]. Phoenix; 1998-2020 [actualizado Mayo 2020; citado 25 agosto 2020]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/diabetic-neuropathy/diagnosis-treatment/drc-20371587
(6). http://www.anedidic.com/wp-content/uploads/2013/02/ENFERMERIA-DERMATOLOGICA-15.pdf
(7). http://repositorio.ucv.edu.pe/handle/20.500.12692/25741
(9) GONZÁLEZ-SAURA, José Luis et al. Recomendaciones al alta para pacientes con úlcera de pie diabético. ICUE. Investigación y CUidados de Enfermería, [S.l.], v. 2, n. 2, p. 50-54, oct. 2017. ISSN 2445-3846. Disponible en: <http://revistaicue.es/revista/ojs/index.php/ICUE/article/view/62>. Fecha de acceso: 11 sep. 2020