Índice
Introducción
Dentro de todas las patologías susceptibles de ser abordadas desde la fisioterapia, y habiendo gran variedad de las mismas: procesos inflamatorios, traumatismos, impotencia muscular, edemas linfáticos, problemas neurológicos… Hay una de ellas a la que nos enfrentamos muy habitualmente, pero que es una gran desconocida por la mayoría de nuestros pacientes. El Síndrome de Dolor Miofascial (SDM) es un problema muy recurrente entre la población. Afecta principalmente a los músculos y es reconoce por su irradiación del dolor hacia otras zonas del cuerpo, por lo que, en numerosas ocasiones, el paciente confunde el origen del dolor. Este SDM se manifiesta mediante los Puntos Gatillo Miofasciales (PGM) (2).
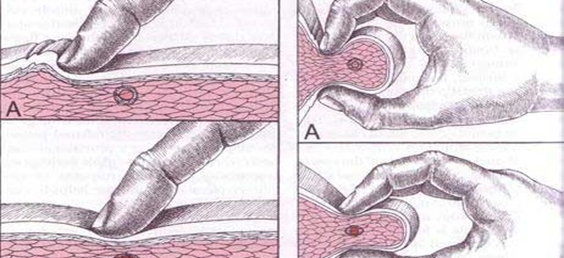
Los PGM son puntos irritables de dolor en un nódulo dentro de una banda tensa palpable de un músculo. Su dimensión suele ser pequeña, de tamaño parecido a un grano de arroz, hasta un bulto grande (1).Hay dos clasificaciones para los PGM cuando hablamos en términos de dolor, el “punto gatillo activo”, que dolerá en reposo, sobretodo en su área de irradiación, y a la palpación, y el “punto gatillo latente”, que sólo dolerá cuando ejercemos una presión sobre él (1,2). Cada músculo tiene descritos varios puntos en los que puede producirse una irritación de dichos PGM, así, en cada músculo tendremos dos tipos de PGM, los “puntos gatillo centrales” que se encuentran en el centro del vientre muscular, y los “puntos gatillo satélite” que son la respuesta a un punto gatillo central, muchas veces los puntos gatillo satélite, se inhiben tratando el punto gatillo central (3).
Los PGM se producen en zonas del músculo que están en constante contracción, donde las sarcómeras se sobreactivan.
Causas
Los factores que provocan la continua contracción de la sarcómera y el consiguiente punto gatillo son:
- Producción excesiva de acetilcolina (neurotransmisor encargado de la contracción muscular).
- Alteración del metabolismo de calcio
- Hipertensión arterial.
- Estrés.
- Hiperestimulación neurológica en un músculo determinado (1,2,3)
La sarcómera se encuentra entonces permanentemente activada dando lugar a una contracción prolongada en el tiempo que provoca:
- Isquemia focalizada.
- Incremento de las demandas metabólicas.
- Fracaso en la captación de iones Ca.
- Inflamación localizada.
- Compresión en las vasos locales.
- Crisis energética.
- Producción excesiva de sustancias inflamatorias (2).
Dentro de todas las hipótesis, la más aceptada, es que el cuerpo trata de solucionar este problema aumentando el aporte sanguíneo a la zona, la inflamación provoca un mecanismo en cascada que estimula las fibras localizadas del dolor, lo que produce un aumento de acetilcolina, y a su vez provoca una contracción y se entra así en un círculo vicioso. El tratamiento deberá ir encaminado a interrumpir dicho círculo vicioso (2,3).
Síntomas
Durante el desarrollo de los síntomas se desarrollan hábitos que limitan el movimiento del músculo. Los signos y síntomas más comunes son:
- Dolor, rigidez y disfunción muscular.
- Efectos autónomos del sistema nervioso que suelen darse en zonas de dolor referido: vasoconstricción, sudoración, y activación pilomotora.
- Mareo, desequilibrio.
- Disfunciones de la coordinación motora.
- Disminución del ROM.
- Debilidad muscular
- La palpación rápida del Punto Gatillo Miofascial evoca una respuesta de contracción local en las fibras de la banda tensa. Es más fácil de evidenciar en los músculos superficiales.
- Al presionar sobre el PGM activo se desencadena el dolor referido <sup>(1,2,3)</sup>.
Tratamiento
Para el tratamiento, existen varias posibilidades, que podemos englobar en dos grupos, la mayoría de ellos son tratamientos conservadores, pero también existen técnicas más invasivas. El tratamiento de los puntos gatillo miofasciales trata de inhibir dichos puntos gatillo que están provocando dolor, para hacer desaparecer la sintomatología (2).
En el tratamiento del síndrome de dolor miofascial debemos tener en cuenta dos fases:
1. Tratamiento del dolor mediante la inhibición de los PGM activos y latentes que puedan estar influyendo en la perpetuación de los síntomas.
2. Trabajo de fortalecimiento muscular, y corrección de todos los factores que prolongan la lesión para prevenir su reactivación (1).
Técnicas manuales
Estiramiento analítico
Es una de las técnicas empleadas desde antaño. El objetivo, es devolver a la normalidad la longitud de las sarcómeras acortadas por el PGM mediante el estiramiento analítico el músculo. No obstante, existe evidencia, de que su utilidad se limita a PGM que no cursan con demasiada irritabilidad, o como tratamiento coadyuvante de otros. Es sabido que el estiramiento aumenta el dolor de los PGM activos, por lo que, se convierte en una técnica dolorosa, cosa que, basándonos en la evidencia científica, se debe intentar evitar en la medida de lo posible, y es altamente probable que el paciente, debido al dolor, no consiguiera alcanzar el nivel de relajación adecuado para poder ejecutar la técnica correctamente. Esto podría incluso aumentar la irritabilidad de los PGM, salvo que éstos se trataran de alguna forma previa al estiramiento (2,3).
Spray y estiramiento
Debido a las limitaciones del estiramiento como única técnica de tratamiento, Travell desarrolló un método en el que se combinaba el estiramiento con la aplicación de un spray refrigerante. La aplicación de spray y estiramiento es bastante eficaz en la disminución de la sensibilidad a la presión del PGM, se ha comprobado, que existe una correlación entre el nivel de sensibilidad a la presión del PGM y el dolor referido (2,3). Cualquier forma de aplicación de frío cutáneo sirve como contrairritante para “distraer” al músculo del dolor que puede producir el estiramiento. En el caso de que se utilice hielo, la técnica sigue las mismas pautas de aplicación en primer lugar se aplicará el frío, para cerrar la compuerta del control gate, y después se realizará el estiramiento. De esta manera, la distracción que se produce a la hora de aplicar frío, no se produce por una sensación cutánea, si no por un cambio en la respuesta al dolor a nivel medular (1).
Técnicas de compresión
Atendiendo a la cantidad de presión y a los tiempos empleados, hay un gran número de variantes de tratamientos utilizando la compresión. Actualmente, Simons no aconseja el uso de la conocida técnica de compresión isquémica, ya que considera que no es buena idea comprimir un tejido produciendo una isquemia prolongada a zonas que ya de por si son hipóxicas. En su lugar propone, el uso de otra técnica más suave, la liberación por presión del PGM, en la que el terapeuta tan sólo intenta sentir la tensión del PGM, sin siquiera alcanzar el umbral del dolor, aumentando la presión a medida que se va liberando la tensión de la banda (2).
Masoterapia
El masaje es una de las técnicas más efectivas para el tratamiento de los PGM. Cualquier maniobra que pretenda estirar localmente las sarcómeras acortadas resultará beneficiosa: amasamiento, vibración, o masaje longitudinal profundo, desde el PGM hacia ambos extremos del músculo. El masaje, se puede combinar con otras técnicas, como el spray frío, o el estiramiento, o con las técnicas de energía muscular que se verán más adelante (3).
Técnicas de relajación postisométrica
Hay que incluir en este grupo las técnicas de energía muscular descritas por Mitchell y la técnica de relajación postisométrica descrita por Lewit. Todas ellas, usan mecanismos musculares fundamentales, como la relajación postisométrica o la inhibición recíproca para conseguir su objetivo (5).
Técnicas de liberación posicional
Aunque existen distintas variantes, la principal es la técnica de tensión-contratensión de Jones. A juzgar por la evidencia científica, esta técnica no está diseñada exclusivamente para el tratamiento de los PGM y no es muy útil como tratamiento único en este campo y es recomendable emplearla en combinación con otras técnicas de liberación de PGM (5).
Técnicas instrumentales
Ultrasonidos (US)
Pese al poco crédito y a la confusión existente en la literatura científica con respecto al tipo de US aplicable en el tratamiento de los PGM, recientemente la investigación clínica se decanta por el uso del US continuo frente al pulsátil en este terreno.
Calor húmedo
Aunque no existe ningún estudio que lo demuestre, según la experiencia clínica de Travell, resulta más eficaz que el seco en el tratamiento de los PGM.
Electroterapia
Se han propuesto diferentes tipos de electroterapia en el tratamiento de los PGM46: corrientes galvánicas, diadinámicas, de Träbert, interferenciales, TENS.
Otras
Otras posibilidades terapéuticas instrumentales son la terapia combinada, láser, el biofeedback, o las ondas de choque.
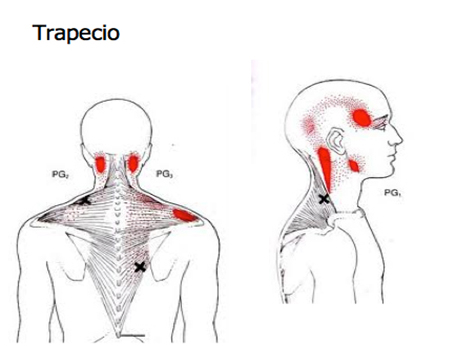
Relación de los PGM con las cefaleas tensionales
Es evidente, que existe una correlación entre la existencia de PGM en distintos músculos del cuello y las cefaleas que dichos PGM producen. La experiencia clínica, nos dicta que la liberación de dichos PGM ayudará notablemente a la disminución del dolor tensional de la cabeza. Los músculos del cuello, tienen su zona de irradiación descrita, que en la mayoría de casos coincide con la zona en la que se produce sintomatología de nuestros pacientes. El abordaje mediante técnicas que se enfoquen en tratar el SDM es esencial para mejorar la calidad de vida de las personas que acuden a nuestra consulta con dichos síntomas. Es importante además, relacionar este tipo de abordaje, no sólo con la musculatura cervical o del cuello, sino también con la musculatura orofacial y de la articulación temporo-mandibular, que así como la musculatura cervical, también tienen descrita su zona de irradiación en la cabeza (4).
Además, cabe añadir, que desde el punto de vista de la experiencia clínica, la sintomatología no es sólo de tipo álgica, en muchas ocasiones, nos encontramos con mareos, inestabilidad, o entumecimiento o parestesia de las manos, y todo ello suele estar relacionado con PGM en la zona cervical (4).
Bibliografía
- Muscle Pain Syndromes. En: Cantu RI, Grodin AJ, editores. Myofascial manipulation. Theory and clinical application. 2nd ed. Gaithersburg: Aspen Publishers; 2001. p. 93-140
- Dolor y disfunci??n miofascial. El manual de los puntos gatillo. Mitad superior del cuerpo. 2.?? ed. Madrid: Editorial M??dica Panamericana; 2002
- Myofascial pain and dysfunction. The trigger point manual. The upper extremities. Baltimore: Williams and Wilkins; 1983.
- Immediate effects of various physical therapeutic modalities on cervical myofascial pain and trigger-point sensitivity. Arch Phys Med Rehabil. 2002;83(10):1406-14.
- Chaitow L..
Integrated neuro-muscular inhibition technique in treatment of pain and trigger points..
British Osteopathic Journal, 13 (1994), pp. 17-21