Índice
Qué es el COVID-19
Como sabemos, y la mayoría de los lectores conocéis, el covid 19 pertenece a una familia de virus que existen desde el siglo pasado. En general esta familia provoca poca patogenicidad, es decir que tienen poca capacidad para producir enfermedad en los huéspedes susceptibles.
En los últimos años se observa que la patogenicidad de esta familia va aumentando, provocando así dos epidemias, una en el 2002, el cual fue nombrado SARS-COV y la otra, en el 2012 en el medio oriente, por ello el nombre de MERS, la cual tuvo una tasa alta de mortalidad y de infectividad. (1)
La Organización Mundial de la Salud ha definido a la infección por coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2) o COVID-19, como una pandemia.
Tiene transmisión por vía aérea a través de gotitas. En el caso del Coronavirus o covid-19, la pandemia actual, se produce una infectividad muy alta R0 = 3, es decir un huésped puede contagiar a 3 personas más. Esta tasa de transmisión es bastante alta, más alta que la gripe común. (1)
Se supone que el 80% de la población va a desarrollar una enfermedad de leve a moderada, como consecuencia del covid-19 cuya infección puede causar una enfermedad respiratoria potencialmente muy grave.
Los signos y síntomas de esta enfermedad
Los más frecuentes
Tos seca (irritativa vía superior)
Cansancio, dolores musculares y malestar general.
Rinorrea, estornudos
Fiebre.
Diarreas con menos frecuencia.
Los más peligrosos
Fiebre muy alta.
Dificultad respiratoria.
Neumonía uni o bilateral.
Efectos del COVID-19
Las consecuencias del covid-19 perduran una vez se abandona el hospital, especialmente en los casos más graves, y son muchos los que se ven obligados a alargar los tratamientos.
La neumonía
El mecanismo clásico de la neumonía está asociado con ciertas propiedades de las bacterias, con las sustancias secretadas por ellas y con la respuesta inmune que provocan. En este contexto, los virus no causan neumonía o, si lo hacen, entonces son atípicos.(2)
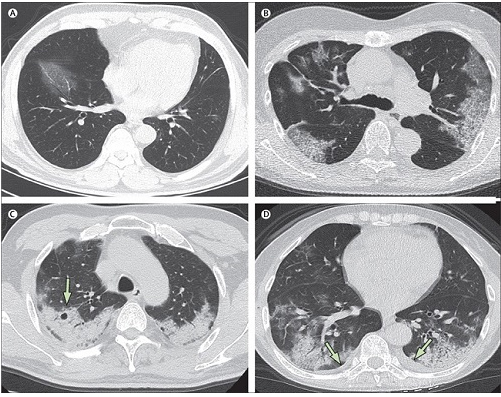
La neumonía de este tipo puede llamarse intersticial, ya que el líquido no se forma en los alvéolos, sino en el intersticio, es decir, en el espacio del tejido conectivo entre ellos. Esto contribuye a la formación de una imagen inespecífica, cuando en los alvéolos “todo está bien”. Dicha inflamación solo se puede ver con la ayuda de un tomograma computarizado (TC); allí se puede ver el llamado “vidrio esmerilado” o algún otro patrón.(2)
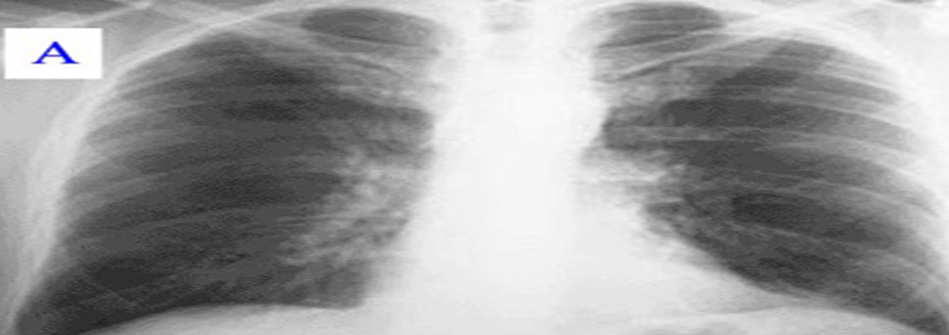

Utiliza la barra deslizadora para ver el contraste entre ambas imágenes.
El brote del síndrome respiratorio agudo severo (SARS) a principios de la década de 2000, y luego la pandemia de H1N1 en 2009-10, causaron la muerte de muchos pacientes. Las personas morían por lo que llamaron una neumonía viral y, en algunos casos, por síndrome de dificultad respiratoria aguda (SDRA).(2)
Es uno de los efectos graves más comunes producidos por el nuevo coronavirus Covid-19 en el cuerpo humano. Los pacientes que lo experimentan de una forma más severa, junto a una inflamación prolongada y enfermedades crónicas subyacentes pueden tener más riesgo de padecer enfermedades futuras como ataques cardíacos, derrame cerebral y problemas renales entre otros.(2)
Aunque todavía no hay investigaciones al respecto, las discapacidades derivadas del Covid-19 podrían ser similares a las que produce una neumonía severa; en el estadio más grave provocar un edema pulmonar, no obstante, los estudios muestran que la mayoría de pacientes recuperados no desarrollan este tipo de secuelas pulmonares.(2)
Y linfadenopatía. No se observaron patrón de árbol en gemación, masas, cavitación y calcificaciones en esta serie de casos.(3)
Patrones más comunes observados en la TC de Torax
Hallazgos menos frecuentes en la TC de Torax
Y linfadenopatía.
No se observaron patrón de árbol en gemación, masas, cavitación y calcificaciones en esta serie de casos.(3)
Los factores que desencadenan enfermedades graves en personas infectadas con SARS-CoV-2 no se comprenden completamente y el desarrollo de una enfermedad grave no parece estar relacionado únicamente con la carga viral y podría implicar una respuesta defectuosa de interferón. Se cree que una respuesta inflamatoria excesiva al SARS-CoV-2 es una causa importante de gravedad de la enfermedad y muerte en pacientes con COVID-19 y se asocia con altos niveles de citocinas circulantes, linfopenia profunda e infiltración sustancial de células mononucleares. en los pulmones, corazón, bazo, ganglios linfáticos y riñón, como se observó en el análisis post mortem.(4)
Estrategias podrían tener efectos perjudiciales en ciertos pacientes y / o en diferentes etapas de la enfermedad COVID-19.
Dado que la morbilidad y mortalidad observadas en COVID-19 se asocia con inflamación excesiva, es necesario comprender mejor los fundamentos inmunológicos de las respuestas diferenciales observadas en pacientes infectados con SARS-CoV-2. Sin una comprensión profunda de qué vías inflamatorias particulares y tipos de células representan los mejores objetivos, algunas de estas estrategias podrían tener efectos perjudiciales en ciertos pacientes y / o en diferentes etapas de la enfermedad COVID-19.(4)
Hiperinflamación en COVID-19 grave:
Niveles más altos de marcadores inflamatorios en la sangre como la proteína C reactiva, ferritina y dímeros D, así como una relación aumentada de neutrófilos a linfocitos y niveles séricos aumentados de varias citocinas y quimiocinas inflamatorias se han asociado con la gravedad de la enfermedad y la muerte.
Los perfiles sistémicos de citoquinas observados en pacientes con COVID-19 grave muestran similitudes con los observados en los síndromes de liberación de citocinas, como el síndrome de activación de macrófagos, con una mayor producción de citocinas, factor de necrosis tumoral (TNF) y también de quimiocinas inflamatorias. Esto ha llevado a la hipótesis de que la activación desregulada del compartimento de fagocitos mononucleares (MNP) contribuye a la hiperinflamación asociada a COVID-19.(4)
En pacientes con COVID-19 severo lo que se observa es la presencia de linfopenia global de células T (número anormalmente bajo de linfocitos), que posiblemente puede ser debido a un reflejo masivo a tejidos inflamados o el uso de esteroides para mitigar la inflamación, algunos estudios han reportado un agotamiento significativo de células T de los órganos linfoides secundarios de pacientes infectados con SARS -CoV y SARS-CoV-2 , pero lo que no está claro que los posibles mecanismos responsables del agotamiento de las células T se deba a la relación directa con la infección de las células por el virus COVID19.
Así mismo se ha observado apoptosis linfocitaria en los bazos y ganglios linfáticos de pacientes que habían muerto por COVID-19, y esto se asoció con una mayor expresión del receptor de muerte FAS, lo que sugiere que la muerte celular inducida por activación (AICD) puede causar linfopenia de células T. Pero se precisa de más estudios para confirmar estos hechos.(4)
Monocitos / macrófagos en COVID-19:(4)
Quedan por aclarar los impulsores exactos que provocan la activación de monocitos y macrófagos en pacientes con COVID-19 y la contribución a la fisiopatología de la enfermedad de COVID-19. Las preguntas clave a abordar incluyen:
- La contribución exacta de la detección viral directa en oposición a la exposición a citoquinas a la activación de macrófagos.
- La influencia de infecciones previas y eventos de remodelación epigenética en la conformación de la respuesta de los monocitos.
- La contribución del sitio tisular de la activación inmune (es decir, el tejido inflamado, la sangre o la médula ósea) al estado de activación de los macrófagos.
- La contribución de los macrófagos residentes en los tejidos en lugar de los macrófagos derivados de monocitos al daño tisular.
Activación de macrófagos en el SARS:(4)
Varios mecanismos probablemente contribuyen a la hiperactivación de los macrófagos derivados de monocitos que se observa en pacientes con COVID-19.
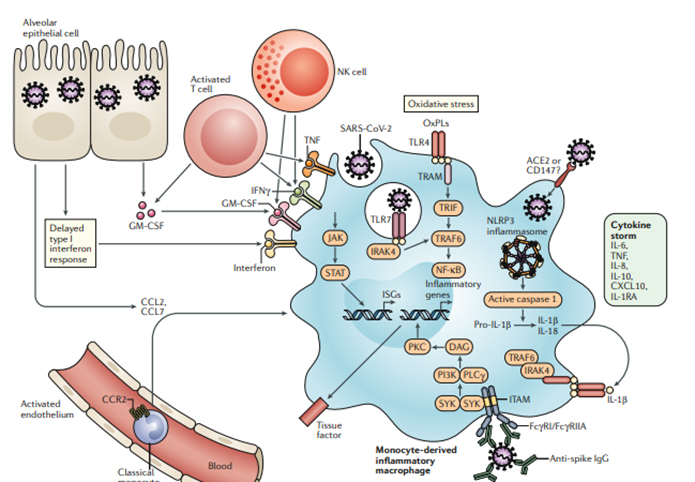
La producción retardada de interferón tipo I que conduce a efectos citopáticos mejorados y una mayor detección de amenazas microbianas promueve la liberación mejorada de quimioatrayentes monocitos por las células epiteliales alveolares, lo que lleva a un reclutamiento sostenido de monocitos sanguíneos en los pulmones. Los monocitos se diferencian en macrófagos proinflamatorios a través de la activación de las vías de transductor de señal de Janus quinasa (JAK) y activador de transcripción (STAT).
Las células asesinas naturales (NK) activadas y las células T promueven aún más el reclutamiento y la activación de macrófagos derivados de monocitos a través de la producción de factor estimulante de colonias de granulocitos-macrófagos (GM-CSF), factor de necrosis tumoral (TNF) e interferón-γ (IFNγ). Los fosfolípidos oxidados (OxPL) se acumulan en los pulmones infectados y activan los macrófagos derivados de monocitos a través del receptor Toll-like 4 (TLR4) –TRAF6 – NF-κB. La detección de virus puede desencadenar la activación de TLR7 a través del reconocimiento viral de ARN monocatenario.
Es posible que los interferones tipo I induzcan la expresión de receptores de entrada del coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2), lo que permite que el virus acceda al citoplasma de los macrófagos y active el inflamasoma NLRP3, lo que conduce a la secreción de IL-1β maduro y / o IL-18. IL-1β puede amplificar la activación de macrófagos derivados de monocitos de forma autocrina o paracrina, pero también puede reducir la producción de interferón tipo I en los pulmones infectados.
El compromiso de los receptores Fcγ (FcγR) por los complejos inmunes de la proteína IgG anti-pico puede contribuir a una mayor activación inflamatoria de los macrófagos derivados de monocitos.
Los macrófagos activados derivados de monocitos contribuyen a la tormenta de citoquinas COVID-19 al liberar cantidades masivas de citocinas proinflamatorias. CCL, ligando de quimiocina CC; CXCL10, ligando de quimiocina CXC 10; ISG, gen estimulado por interferón; ITAM, motivo de activación inmunoreceptor basado en tirosina; TRAM, molécula adaptadora relacionada con TRIF. motivo de activación inmunorreceptor basado en tirosina; TRAM, molécula adaptadora relacionada con TRIF. motivo de activación inmunorreceptor basado en tirosina; TRAM, molécula adaptadora relacionada con TRIF.
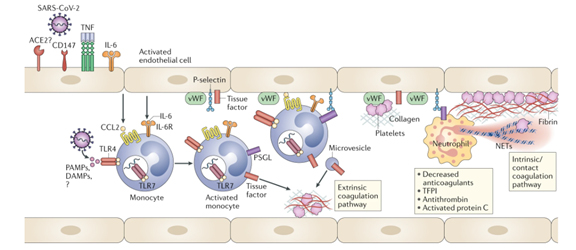
Hipercoagulación y activación de MNP.
Se han descrito microtrombos de pulmones, extremidades inferiores, manos, cerebro, corazón, hígado y riñones, en pacientes con COVID-19. En particular, la activación de la coagulación y la coagulación intravascular es un sello distintivo de la lesión orgánica en la sepsis, donde está mediada principalmente por citocinas inflamatorias.
El inicio de la coagulación inducida por inflamación que conduce a un estado de coagulación aumentado casi siempre está mediado por la expresión de la vía del factor tisular (TF o factor de coagulación III). El TF se expresa en las células mononucleares en respuesta a las citocinas proinflamatorias como la IL-6, pero el TF también se expresa en las células endoteliales vasculares y se sabe que promueve la transformación de la protrombina en trombina, que a su vez convierte el fibrinógeno circulante en fibrina líder a coágulos sanguíneos a base de fibrina.(4)
La infección por COVID-19 se asocia con anomalías de la coagulación caracterizadas por aumentos en los niveles de factor procoagulante, incluido el fibrinógeno, y aumentos en los dímeros D.(5)
¿Qué provoca a nivel vascular?
Actualmente siguen realizando estudios.
De manera general, los virus entran en el huésped a través de diversos lugares, como el sistema gastrointestinal o el sistema respiratorio, de manera que el virus puede replicarse en órganos como el hígado, el bazo y el páncreas como hemos mencionado anteriormente. Al final, llega al corazón por diseminación a través de la sangre o los vasos linfáticos. Los pasos comprenden la unión del virus a su receptor, la entrada del virus en la célula, la replicación del virus dentro de la célula afectada en el corazón y, para los virus líticos, la salida del virus de la célula para infectar otras células cardíacas.(2,3)
El virus que ocasiona la COVID-19 (SARS-Cov-2) y otras clases comparten características afines al SARS-CoV. Se une a las células a partir de receptores virales, de manera particular al receptor de la enzima conversora de angiotensina 2 (ECA2). Este receptor se expresa también de forma amplia en los cardiomiocitos, los fibroblastos cardíacos y las células del endotelio coronario, pues constituye un regulador de la función cardíaca. En modelos experimentales y en muestras de pacientes fallecidos por la COVID-19 se ha demostrado una disminución de la expresión de la ECA2, lo que acarrea una acumulación exagerada de neutrófilos, inflamación del miocardio e incremento de la permeabilidad vascular, y exacerbación del edema pulmonar.(3)
La hipotensión, la taquicardia, la bradicardia, la arritmia o incluso la muerte súbita cardíaca son comunes en pacientes con SRAS. Los cambios electrocardiográficos y la elevación de troponina pueden indicar miocarditis subyacente, y la ecocardiografía con frecuencia demuestra deterioro diastólico ventricular izquierdo subclínico (con una mayor probabilidad de necesidad de ventilación mecánica en aquellos con deterioro sistólico y fracción de eyección reducida).(2)
El SARS-CoV-2, puede predisponer a los pacientes a la enfermedad trombótica, tanto en las circulaciones venosas como arteriales, debido a una inflamación excesiva, una activación plaquetaria, la disfunción endotelial y estasis (6). Actualmente no hay datos suficientes para recomendar objetivos de anticoagulación para pacientes con COVID-19 que requieren de ventilación mecánica.(2)
La infección por Sars-COV-2 activa una respuesta inflamatoria, que conduce a la liberación de mediadores inflamatorios. Se produce la activación endotelial y hemostática, con disminución de los niveles de TFPI* (Inhibidor de la vía del factor tisular) y aumento del factor tisular. La respuesta inflamatoria severa a la infección está marcada por linfopenia y trombocitopenia. La lesión hepática puede conducir a una disminución de la coagulación y formación de antitrombina.(7)
La causa exacta del aumento de la coagulación en pacientes con COVID -19 sigue sin estar clara, tan nueva como el virus en sí.
*TFPI es una proteína plasmática asociada a una lipoproteína que forma un complejo cuaternario con el factor tisular, el FXa y el FVIIa e inhibe la vía extrínseca de la coagulación.(8)
El COVID-19 grave puede definir un tipo de síndrome de lesión microvascular catastrófica mediado por la activación de las vías del complemento y un estado procoagulante asociado.(8)
Así como, en estudios postmorten se observa la alta incidencia de eventos tromboembólicos, lo que sugiere un papel importante de la coagulopatía inducida por COVID-19. Se necesitan más estudios para investigar el mecanismo molecular y la incidencia clínica general de muerte relacionada con COVID-19, así como posibles intervenciones terapéuticas para reducirlo.(9)
Además de los «dedos de los pies COVID», Rosenbach dice que los dermatólogos deberían prestar atención a un patrón de piel particular llamado livedo reticularis, que se observa en algunos pacientes hospitalizados con COVID-19. Esto aparece como una decoloración de la piel en forma de red púrpura y a menudo es el resultado de anormalidades en la coagulación de la sangre.(14)
La Dra. Joanna Harp, dermatóloga de Weill Cornell Medicine que está en primera línea atendiendo a pacientes con coronavirus gravemente enfermos, ha visto a pacientes desarrollar tales afecciones de la piel, incluido un patrón de sarpullido de encaje, algunas con muerte de células de la piel, en los brazos, piernas y glúteos, que están asociados con una mayor tendencia a la coagulación que desarrollan algunas personas con COVID-19.(15)
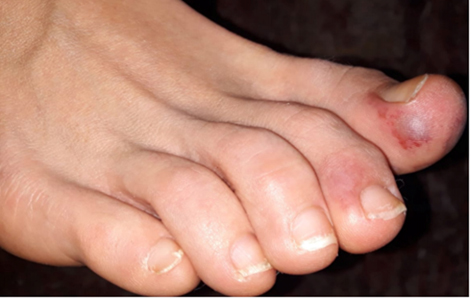
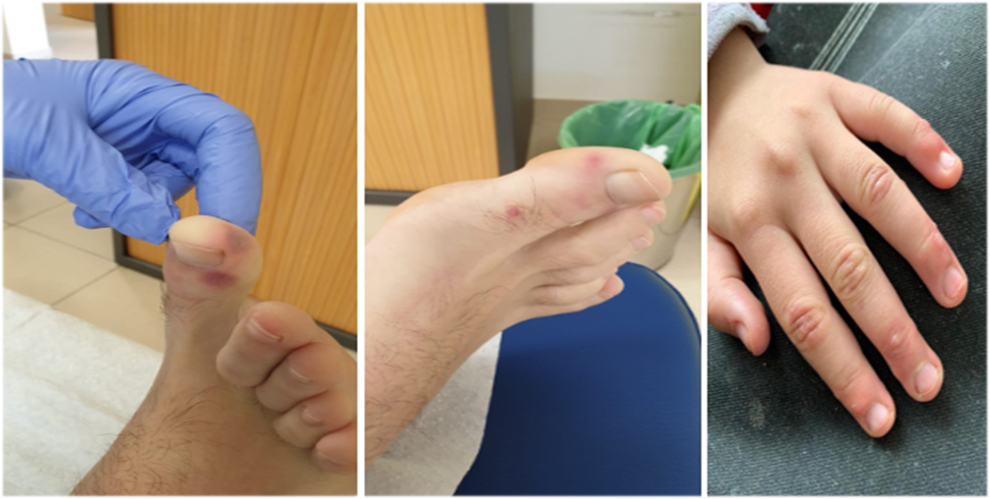
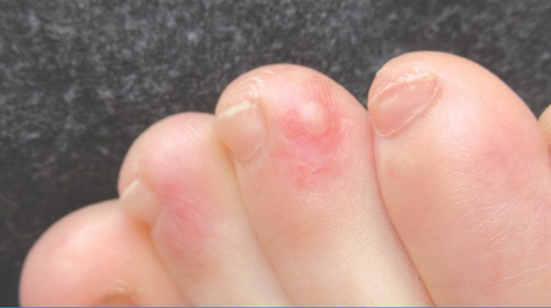
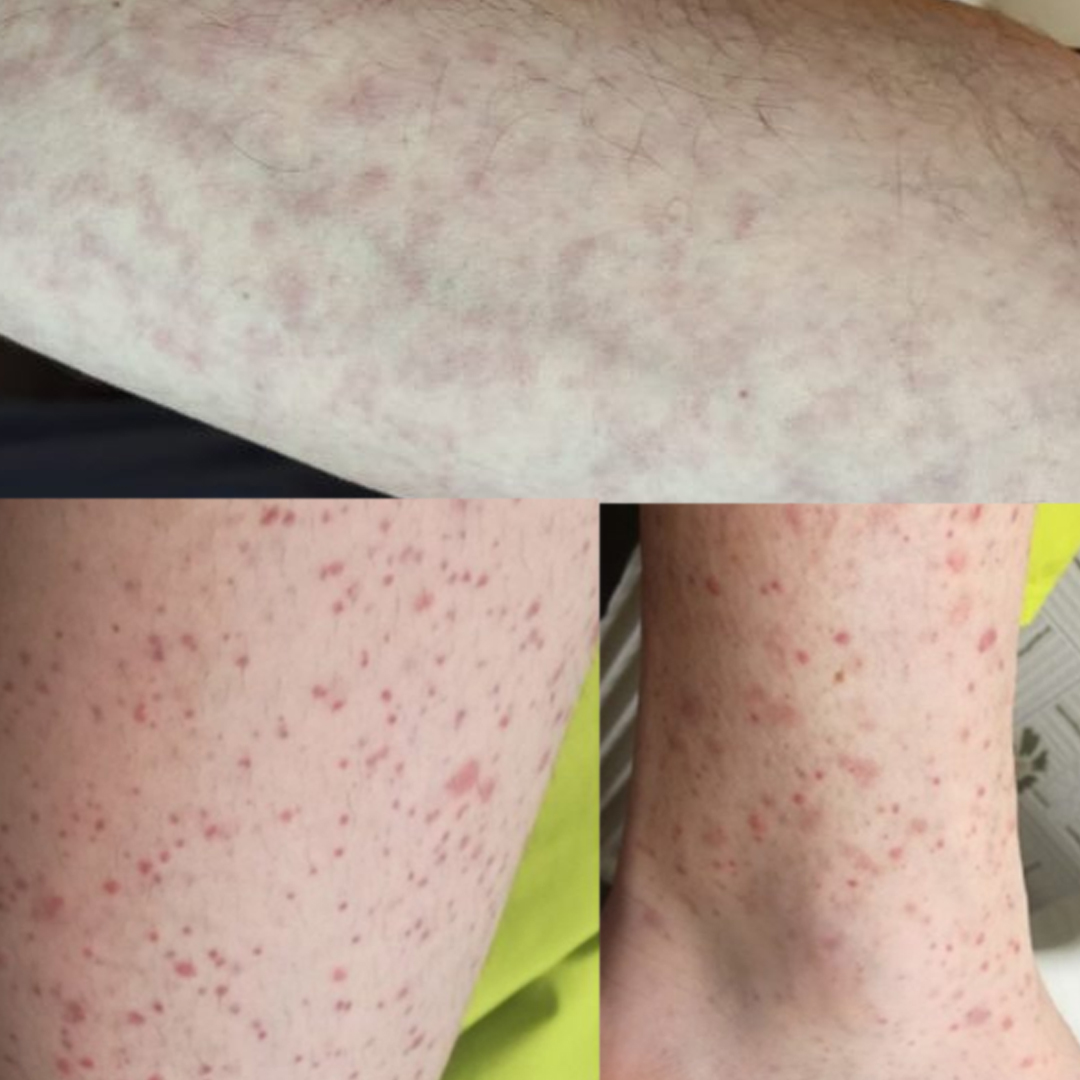
Lesiones acro-isquémicas (perniosis-like o pseudoperniosis)
Lesiones eritematosas, parecidas clínicamente a la perniosis (sabañones), asintomáticas al principio, aunque después pueden provocar dolor y que aparecen en zonas acras (manos y pies).
Frecuentemente observadas en pacientes jóvenes con poca sintomatología. Este tipo de lesiones pueden aparecer en cara lateral, dorso y punta de dedos, de escasos milímetros y bien delimitadas, habiéndose observado también en plantas y talones. Su evolución cursa durante 2 semanas tornándose a un color púrpura, pudiendo incluso aparecer en su evolución ampollas en la superficie de las lesiones, áreas de necrosis y hasta gangrena seca. Esta evolución es menos frecuente, sobre todo en pacientes graves hospitalizados.
Pseudoperniosis
Se han notificado algunos casos de lesiones similares a livedo reticular en muslos, habitualmente de forma unilateral, es decir en uno de los miembros. La púrpura petequial folicular en miembros, tronco y menos frecuentemente en cara, que podrían reflejar, al igual que las lesiones acro-isquémicas, un estado de hipercoagulabilidad.(10.11)
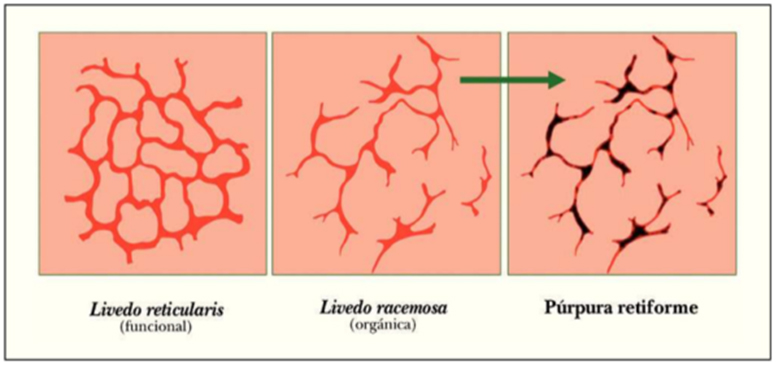
La livedo reticular son manifestaciones poco frecuentes y aparecen principalmente en ancianos y pacientes más severos. Se han descrito casos puntuales de pacientes graves (intubados o con ventilación mecánica) que desarrollan durante su estancia en UCI lesiones de livedo racemosa (igual que la livedo reticularis pero no evanescente y con una red fragmentada), púrpura retiforme (livedo con signos de necrosis cutánea) o lesiones purpúricas acrales (similares a perniosis).(12,13)
En estos casos las lesiones aparecen cuando el paciente ya está clínicamente grave (es decir, cuando ya está intubado o con ventilación mecánica) y no antes de que eso ocurra. Por lo tanto, no nos ayudan a predecir una peor evolución.(14)
Por otro lado, se ha descrito la aparición de livedo reticularis transitoria (<24 horas y red no fraccionada) en pacientes no graves en fase de convalescencia (cuando los síntomas respiratorios ya han desaparecido o bien están remitiendo).(11)
Livedo reticularis
¿Cuáles son las manifestaciones cutáneas?
Actualmente se encuentran en estudio las manifestaciones cutáneas relacionada con el COVID-19
Problemas en personal sanitario
Las profesiones de la salud que previenen y controlan la enfermedad del coronavirus 2019 son propensas a sufrir lesiones en la piel y las membranas mucosas, que pueden causar dermatitis aguda y crónica, infección secundaria y agravamiento de las enfermedades subyacentes de la piel. Una protección insuficiente y excesiva tendrá efectos adversos sobre la piel y la barrera de las membranas mucosas. Al mismo tiempo, se recomienda el uso de productos hidratantes para lograr una mejor protección.(15)
.
Los resultados del estudio mostraron que el 71% de los profesionales sanitarios encuestados informaron un daño autopercibido de la barrera cutánea. Los síntomas principales fueron ardor, picazón y escozor. Los tipos de erupciones más comunes fueron sequedad o escamas, pápulas o eritema y maceración.(9)
La sobrehidratación tiende a causar disbacteriosis cutánea y daño a la barrera cutánea debido al uso de EPIS como los monos o batas. Además, el rendimiento del EPP también disminuirá simultáneamente con la hidrosis. Así mismo, el prurito del cuero cabelludo, la foliculitis y la exacerbación de la dermatitis seborreica existente en el cuero cabelludo como resultado de la hidrosis y la contaminación del cabello se informan con frecuencia en los trabajadores sanitarios de primera línea, así como el riesgo de contaminación del oído externo es relativamente bajo, las máscaras dependientes del oído pueden dañar los oídos externos y las áreas retroauriculares y aumentar el riesgo de infección.(9)
Además, se observan problemas bucales ya que las bacterias orales tienden a colonizar los dientes y las encías debido al uso prolongado de máscaras y la ingesta insuficiente de agua, lo que en consecuencia puede causar enfermedades orales como halitosis, sangrado gingival, agravamiento de la periodontitis y úlceras orales. Lo mismo ocurre con la mucosa del vestíbulo nasal es un área vulnerable a la colonización de virus o bacterias por sus abundantes vasos sanguíneos, glándulas mucinosas y serosas que crean un ambiente húmedo. La expresión de la enzima convertidora de angiotensina ‐ 2 (ACE2) se encontró en la capa basal del epitelio escamoso no queratinizante en la mucosa nasal, lo que indica que el coronavirus puede infectar las células de la mucosa nasal si la capa basal está expuesta debido a la ruptura de la barrera de la mucosa nasal.(9)
Algunos de estos problemas podrían extrapolarse como efectos secundarios del uso de mascarillas y otros equipos de protección personal en la población generalizada.
Problemas generalizados en población que ha padecido COVID-19
Los virus afectan a la piel por distintos mecanismos en función del tipo de patógeno. A veces se da una infección directa de la piel y otras lo que ocurre es una afectación de la pared interna de los vasos (el endotelio), que genera también micro trombosis. También puede haber afectación indirecta, por la reacción inmunitaria que genera nuestro organismo contra el virus, la llamada “tormenta de citoquinas”. Por lo que hay que valorar que estas alteraciones en la piel se pueden dar por otros motivos.(7)
El primero de estos estudios es el realizado por dermatólogos del Hospital Alessandro Manzoni, en Lecco (Lombardía, Italia) que, debido a la falta de personal, estuvieron en primera línea atendiendo a pacientes con infección por SARS-CoV-2. Fruto de ese trabajo, empezaron a detectar síntomas cutáneos que fueron registrando en el estudio.(12)
Estos problemas cutáneos iban desde rash eritematoso (en 14 pacientes), urticaria generalizada (en 3 pacientes) y vesículas tipo varicela (1 paciente). La zona del tronco fue la parte más afectada. El picor era leve o no había y las lesiones se curaron en pocos días. Aparentemente, no hubo correlación con la gravedad de la infección por SARS-CoV-2 -19, según indican los autores de este trabajo.(16)
Las manifestaciones cutáneas fueron erupción eritematosa (14 pacientes), urticaria generalizada (3 pacientes) y vesículas similares a la varicela (1 paciente).De los datos recopilados (88 pacientes), 18 pacientes (20,4%) desarrollaron manifestaciones cutáneas. 8 pacientes desarrollaron afectación cutánea al inicio y 10 pacientes después de la hospitalización.
Al analizar estos datos, pudieron especular que las manifestaciones cutáneas son similares a la afectación cutánea que ocurre durante las infecciones virales comunes.(6)
Sin embargo, en china, surge la investigación en la que los dermatólogos señalan que, como se sabe, algunas dermatosis infecciosas cursan con fiebre, por lo que habría que determinar si, en aquellos pacientes con fiebre y lesiones en la piel, la causa está en una neumonía por COVID-19 o en una enfermedad dermatológica independiente. Los síntomas respiratorios y la historia epidemiológica serán importantes para establecer el diagnóstico, junto con el PCR. En este artículo, hacen referencia a que, entre otro tipo de pacientes, también se encontraron con personas con COVID-19 y otras enfermedades confundibles con el Dengue.(5,12)
Ante la falta de una medicación específica para la infección por coronavirus, apunta este trabajo, son muchas las personas que toman o reciben antibióticos u otro tipo de fármacos (también hierbas medicinales chinas en el caso de este país) para paliar los síntomas. De esta manera, comentan que no fue infrecuente ver pacientes de COVID-19 con urticaria, vasculitis urticaria u otro tipo de lesiones cutáneas en las que hay que considerar la posibilidad de reacciones alérgicas causadas por fármacos.(5)
Hay que tener en cuenta, señalan estos dermatólogos chinos, que la tensión emocional durante esta pandemia puede agravar las enfermedades dermatológicas de pacientes previamente diagnosticados de rosácea, eccema, dermatitis atópica o neurodermatitis, por lo que es importante asesorar psicológicamente a estas personas. (5)
Cabe destacar que el uso frecuente y prolongado de mascarillas puede agravar los problemas de acné o rosácea, así como el empleo frecuente de desinfectantes para la piel puede conllevar un aumento en la incidencia de dermatitis de contacto, no sólo en pacientes con coronavirus sino también personas sanas y en sanitarios.
Por otro lado, en España, se está llevando a cabo un estudio para poder correlacionar el Covid-19 con numerosos casos en los que se presenta pigmentación en las zonas distales del cuerpo, como son los dedos de los pies, en los que se observan lesiones como las mencionadas anteriormente.
Así como se han registrado manifestaciones como erupciones tipo rash (principalmente en el tronco), erupciones urticarias o vesiculosas, similares a varicela, púrpura… etc. En los dedos de manos y pies también se están observando lesiones acro-cianóticas parcheadas, generalmente de pequeño tamaño, a veces confluentes y en ocasiones con ampollas. Estas lesiones son similares a la perniosis (sabañones) y las encontramos con frecuencia en niños y adolescentes sin otros síntomas, por lo que cabe destacar que nos encontramos con la posibilidad de que la causa de estas manifestaciones pueda ser otras diferentes al covid19.(7)
Otro reciente artículo publicado en España describe la clasificación de las manifestaciones cutáneas de COVID-19, dicho artículo clasifica las lesiones en áreas acrales de eritema con vesículas o pústulas (pseudo ‐ chilblain) (19%), otras erupciones vesiculares (9%), lesiones urticariales (19%), erupciones maculopapulares (47%) y livedo o necrosis (6 %) Las erupciones vesiculares aparecen temprano en el curso de la enfermedad (15% antes de otros síntomas). El patrón de seudo ‐ chilblain frecuentemente aparece tarde en la evolución de la enfermedad COVID ‐ 19 (59% después de otros síntomas), mientras que el resto tiende a aparecer con otros síntomas de COVID ‐ 19. La gravedad de COVID ‐ 19 muestra un gradiente desde la enfermedad menos grave en las lesiones acrales hasta la más grave en los últimos grupos. Los resultados son similares para casos confirmados y sospechosos, tanto en términos de hallazgos clínicos como epidemiológicos. Se discuten los diagnósticos alternativos, pero parece improbable para los patrones más específicos (pseudo ‐ chilblain y vesicular). Entre ellas se destacan 5 grupos:(18)
- Áreas acrales de eritema-edema con algunas vesículas o pústulas (pseudo-sabañones) (19% de los casos). Estas lesiones pueden parecerse a los sabañones y tener áreas purpúricas, que afectan las manos y los pies, generalmente asimétricos.
- Otras erupciones vesiculares (9%). Algunos se presentaban en el tronco y consistían en pequeñas vesículas monomórficas (a diferencia de las vesículas polimórficas en la varicela) También pueden afectar las extremidades, tener contenido hemorrágico y hacerse más grandes o difusos.
- Lesiones urticariales (19%): distribuidas principalmente en el tronco o dispersas. Algunos casos fueron palmar.
- Otros maculopapules (47%). Algunos de ellos mostraron distribución perifolicular y diversos grados de escala. Algunos habían sido descritos como similares a la pitiriasis rosada. La púrpura también puede estar presente, ya sea puntiforme o en áreas más grandes. Algunos casos mostraron pápulas infiltradas en las extremidades, principalmente dorso de las manos, que se ven pseudovesiculares o se parecen al eritema elevatum diutinum o al eritema multiforme.
- Livedo o necrosis (6%). Estos pacientes mostraron diferentes grados de lesiones que sugieren enfermedad vascular oclusiva, incluidas áreas de isquemia troncal o acral. Algunas de ellas la detallaremos más adelante.
Algunos pacientes mostraron otras manifestaciones como el enanthem o las lesiones de flexión purpúrica. Los dermatólogos también percibieron un mayor número de casos de herpes zoster en pacientes con COVID-19.(17)
Las formas de presentación cutánea que se han descrito hasta el momento son las siguientes:
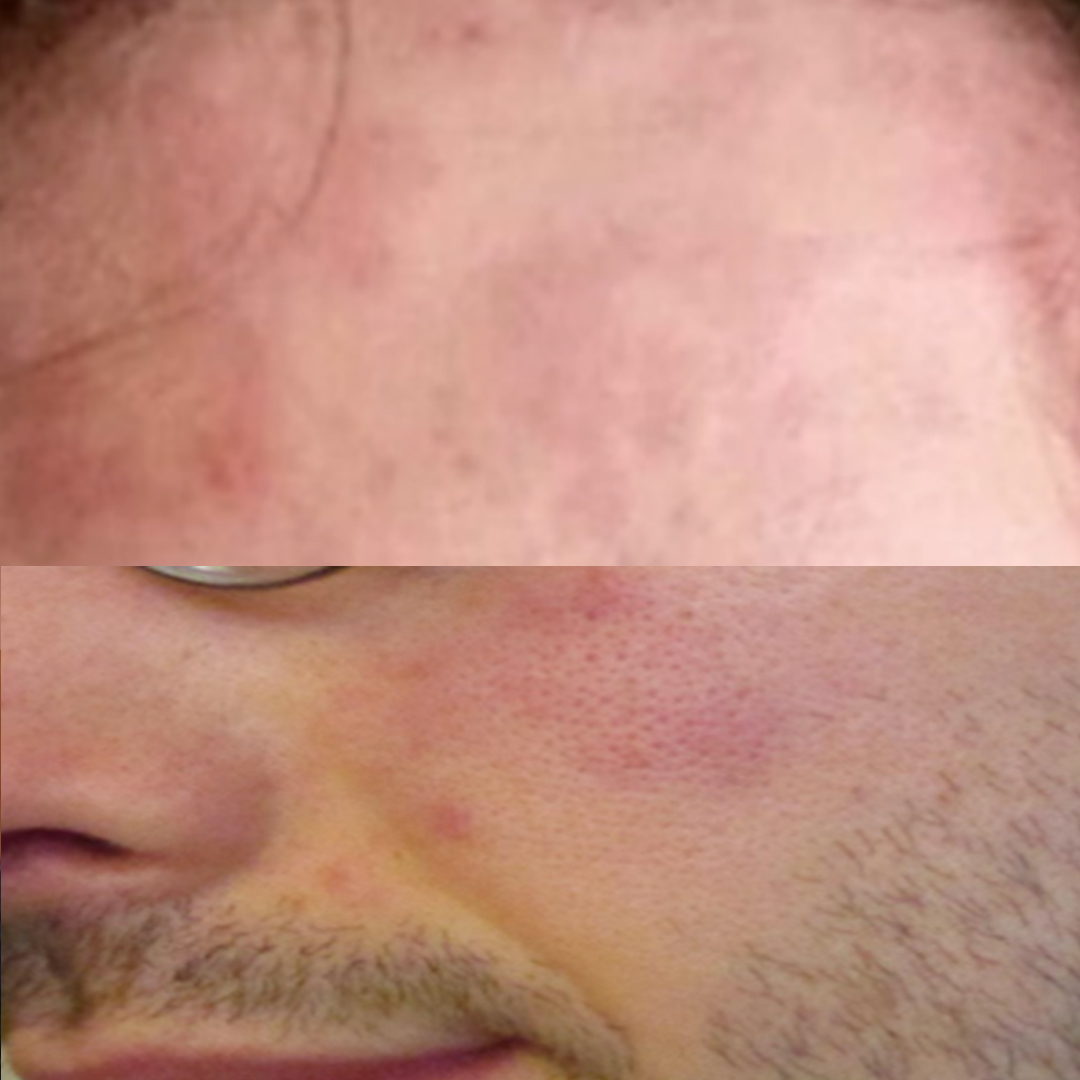
Exantema/rash
Que puede aparecer de manera generalizada o localizada en una zona corporal, inespecífico, similar a otros exantemas virales, de predominio en tronco, poco o nada pruriginoso. Aparece al inicio de los síntomas respiratorios o días después y es autorresolutivo.(12)
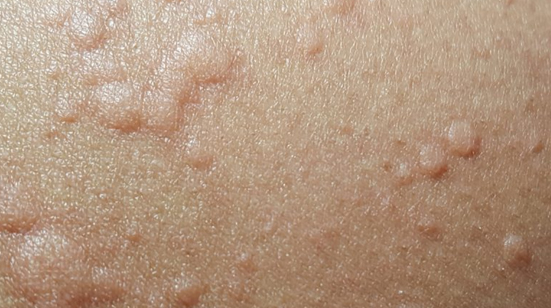
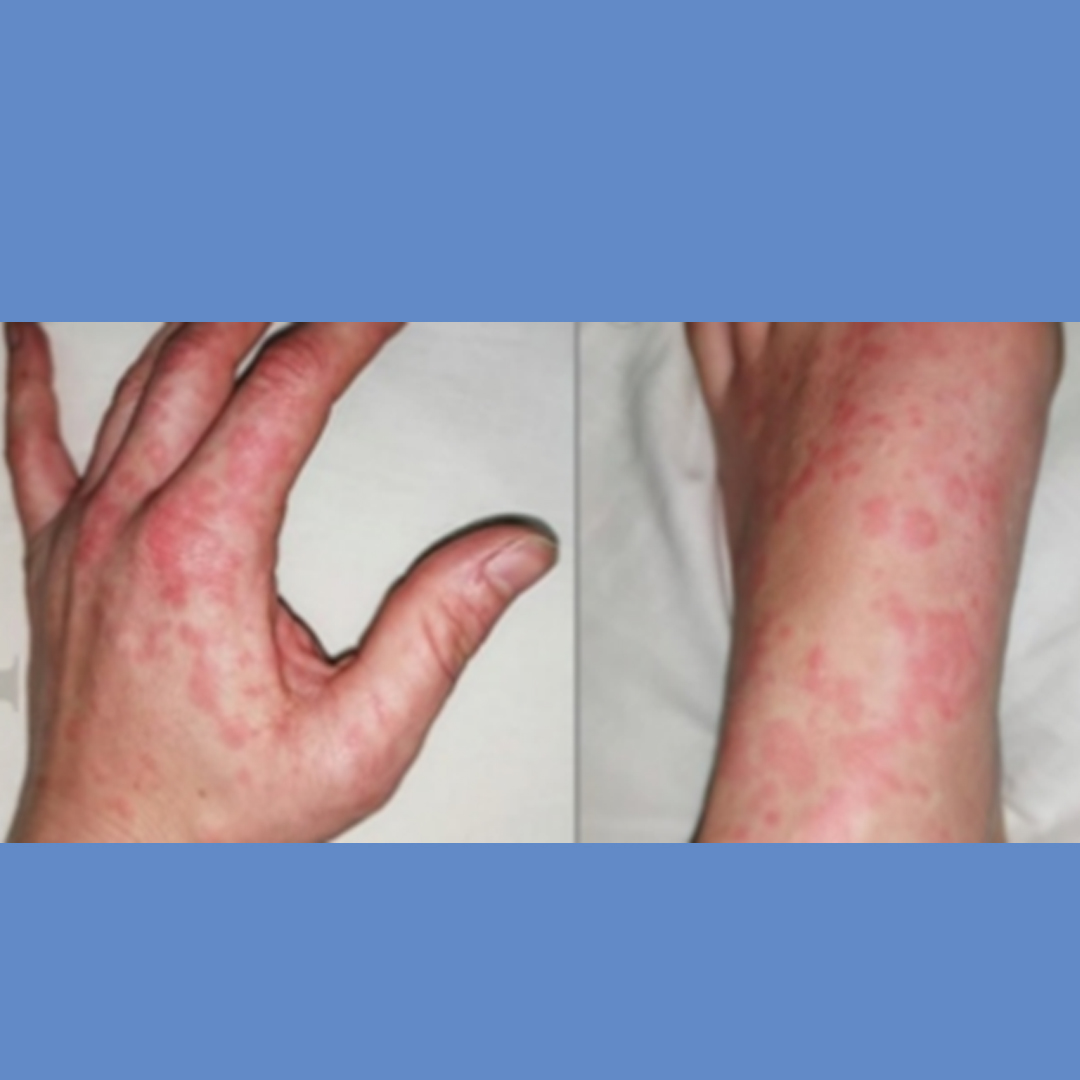
Erupción urticariforme
Aparición de eritema y habones, clínicamente indistinguible de una urticaria aguda en hasta un 1,4% de los pacientes con COVID-198,9,10. Al igual que el exantema/rash eritematoso, es una manifestación inespecífica, puesto que una de las causas de la urticaria aguda son las infecciones, sobre todo en niños.(12)
La Urticaria
En pacientes COVID habitualmente aparece en tronco y causa picor, como cualquier urticaria de otro origen. En algunos casos puede haber afectación palmar. En ocasiones presenta una serie de características adicionales que probablemente son más específicas de la “urticaria-COVID” que son: máculas eritematosas en manos/pies, lesiones anulares y ausencia de picor, aunque también origen de la urticaria puede asociarse a los fármacos.(13)
La urticaria anular no es específica de COVID pero puede que sea más frecuente en estos pacientes. La urticaria con afectación de dorso de manos y pies no es específica de COVID pero puede que sea también más frecuente en estos pacientes.(13)
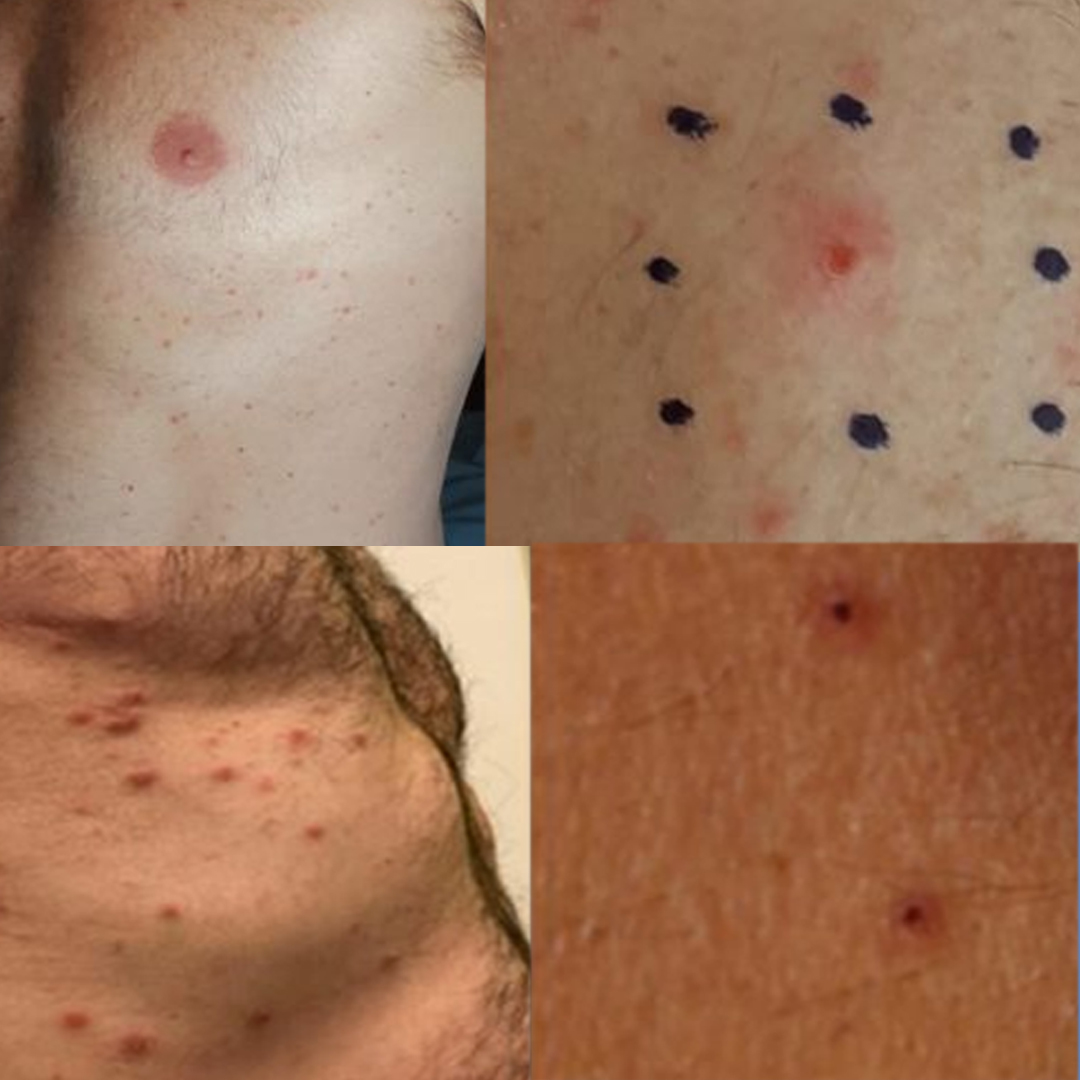
Lesiones vesiculares
Las lesiones vesiculares aparecen en tronco (100%) o tronco y extremidades (20%)
y la fiebre es un hallazgo casi constante (95%). Puede imitar una varicela o picaduras (macula eritematosa infracentimétrica con vesícula/costra central). A diferencia de varicela/picaduras, la “varicela-COVID” no pica o poco, y las lesiones son monomórfas. No se ha estudiado si la PCR de las vesículas es positiva o no en estos pacientes.
La erupción vesicular puede imitar a una varicela (varicela-like), pero a diferencia de ésta las lesiones son monomorfas y presentan picor leve o ausente. Puede observarse una mácula eritematosa con una pequeña costra central correspondiente a la vesícula rota o bien puede imitar a picaduras, pero a diferencia de estas el picor es leve o ausente, observándose una mácula eritematosa con una pequeña costra central.(13)
Rash máculo-papular
El rash máculo-papular de la COVID es muy inespecífico y variable: puede ser o no descamativo, purpúrico o no (petequial como el rash del Dengue), tener distribución perifolicular o no, imitar o no pitiriasis rosada, causar prurito o no.
Puede ocurrir como una Erupción generalizada formada por pequeñas máculas de tonalidad rosada y/o Erupción macular de tonalidad purpúrica. Hay que destacar que los fármacos empleados para tratar la COVID pueden causar un rash morbiliforme.
El tratamiento de estas manifestaciones es sintomático. En el caso de exantema, erupción urticariforme o erupción vesiculosa se pueden pautar antihistamínicos, emolientes, antisépticos y corticoides tópicos. Para las lesiones acro-isquémicas leves es importante evitar el frío y usar emolientes con lanolina y glicerina. Para las lesiones acro-isquémicas de pacientes hospitalizados se recomienda heparina de bajo peso molecular. Y en todos los casos observación clínica evolutiva añadido al tratamiento de base de la infección si fuese necesario.
Posiblemente haya muchos pacientes con manifestaciones cutáneas que están pasando (o hayan pasado) una infección con mínimos síntomas o asintomática y, por tanto, no han sido diagnosticados con una PCR para covid-19, por lo que dificulta encontrar una relación entre el SARS-CoV-2 y esas lesiones cutáneas. Aun así, ocurre además que pueden aparecer las lesiones actualmente durante esta pandemia, pero en algunos pacientes que han sido estudiados con PCR, han sido negativos; el kit de la cuestión no esta claro si es debido a una baja sensibilidad de la prueba, un signo de un efecto colateral del covid-19 o están relacionadas con el confinamiento y el asilamiento en domicilio.(12)
Para saber si los signos de la piel son parte de la fase activa de la enfermedad o un signo tardío, los dermatólogos creen que evaluar a los pacientes con lesiones cutáneas similares a la congelación es crucial para vincularlo con la enfermedad, por lo que el mayor desafío que supone es la falta de pruebas generalizadas de coronavirus para la asociación entre COVID-19 y los hallazgos de la piel.
Qué debemos hacer ante un paciente con clínica compatible
Pues si eres dermatólogo y las lesiones son sugestivas, reportarlo si el paciente cumple criterios en el estudio COVID-Piel. Si eres un padre/ madre/ paciente preocupado, decirte que mantengas una actitud vigilante, puesto que, al menos en el ámbito domiciliario, casi siempre son casos de pronóstico excelente y que van a solucionarse sin otras complicaciones. Así que no queda otra que vigilar fiebre y aparición de clínica respiratoria, pérdida del sentido del gusto/ olfato, cansancio, dolor muscular u otros síntomas que puedan estar relacionados y que puedan precisar de asistencia sanitaria. Si existe la posibilidad, aunque sea por vía telemática, consultar con el dermatólogo de referencia, aunque en la mayoría de los casos no se podrá obtener un diagnóstico certero, que, sin embargo, podrían ser pacientes con potencial infectividad/ contagiosidad, en el ámbito familiar y cuyo aislamiento, por tratarse en su mayoría de niños sería prácticamente inviable.
Así que de momento intentar reconocer esa clínica como posiblemente asociada a COVID19, llevar a cabo estudios, también histológicos cuando sea posible, para conocer más la patogenia y el tratamiento más adecuado de estas lesiones. Así mismo los dermatólogos recomiendan llevar a cabo estrategias específicas frente a ciertos pacientes dermatológicos que puedan presentar más riesgo de complicaciones si se infectan por COVID-19 o más susceptibilidad a esta infección.
Es conveniente conocer algunos rasgos de estos síntomas y signos en la piel como:
¿Cuál es la duración de la erupción?
Las lesiones cutáneas de cualquiera de estos 5 patrones generalmente se resuelven de forma espontánea y duran unos 7 días (excepto las lesiones tipo perniosis que suelen durar 2-4 semanas, y la livedo reticularis transitoria que se resuelve en minutos o pocas horas).(13)
La relación temporal con otros síntomas
Casi siempre la erupción cutánea aparece simultáneamente (60%) o después del inicio de los síntomas respiratorios (35%), y solo muy raramente (5%) el rash aparece antes de la fiebre o síntomas respiratorios. Es decir, lo habitual es un paciente que consulta por un rash cutáneo con fiebre o rash acompañado de algún síntoma (tos, mialgias, odinofagia). La excepción son las lesiones tipo perniosis que suelen ser una manifestación tardía, y por eso el 60% aparecen después de los síntomas.(13)
Relación entre manifestaciones cutáneas y gravedad:(12)
Podemos distinguir 3 grupos en cuanto a severidad/pronóstico.
- Primero, un grupo de pacientes graves (intubados o con ventilación mecánica) que desarrollan livedo racemosa o purpura retiforme o lesiones cianóticas acrales
- Segundo grupo de pacientes con lesiones acrales tipo perniosis y con síntomas leves o ausentes.
- Tercer grupo de pacientes (el resto de patrones cutáneos) que pueden presentar un cuadro leve o grave, sin que la clínica cutánea ayude a predecir la evolución.
Riesgo de contagio a otras personas
Diversas publicaciones alertan sobre casos de urticaria febril (o erupción cutánea febril) como primera manifestación de COVID (es decir, en pacientes sin síntomas respiratorios), que han contagiado a múltiples familiares y pacientes por no haberse sospechado inicialmente la posibilidad de COVID. Debemos estar especialmente alerta ante este escenario de “urticaria/rash + fiebre” para evitar que estos pacientes contagien a otras personas. En cambio, las personas con lesiones tipo perniosis probablemente no sean contagiosas, ya que la mayoría de PCR realizadas en estos pacientes son negativas.
Relación con la toma de fármacos: los pacientes que recibían tramiento farmacológico presentaban de manera más frecuente los patrones siguientes (de mayor a menor frecuencia): livedo reticularis, urticaria, erupción máculo-papular, perniosis o erupción vesicular. Este hecho parece estar relacionado con la gravedad de la infección.(12)
Bibliografía
- Ferioli M, Cisternino C, Leo V, Pisani L, Palange P, Nava S. Protecting healthcare workers from SARS-CoV-2 infection: practical indications. Eur Respir Rev Off J Eur Respir Soc. 31 de marzo de 2020;29(155).
- ¿Qué les pasa a nuestros pulmones cuando morimos de neumonía? [Internet]. [citado 22 de abril de 2020]. Disponible en: https://nmas1.org/news/2020/03/19/neumonia-sars-cov2-covid
- Hallazgos radiológicos de 81 pacientes con neumonía por COVID-19 en Wuhan – Artículos – IntraMed [Internet]. [citado 22 de abril de 2020]. Disponible en: https://www.intramed.net/contenidover.asp?contenidoid=95878
- Merad M, Martin JC. Pathological inflammation in patients with COVID-19: a key role for monocytes and macrophages. Nat Rev Immunol. 6 de mayo de 2020;1-8.
- Thromboinflammation and the hypercoagulability of COVID‐19 [Internet]. [citado 14 de mayo de 2020]. Disponible en: https://onlinelibrary.wiley.com/doi/epdf/10.1111/jth.14849
- Bikdeli B, Madhavan MV, Jimenez D, Chuich T, Dreyfus I, Driggin E, et al. COVID-19 and Thrombotic or Thromboembolic Disease: Implications for Prevention, Antithrombotic Therapy, and Follow-up. J Am Coll Cardiol [Internet]. 17 de abril de 2020 [citado 21 de abril de 2020]; Disponible en: http://www.sciencedirect.com/science/article/pii/S0735109720350087
- Hernández RAG, Seriel LR, Aportela RA, Pérez LIA, Navas MH. COVID-19: en torno al sistema cardiovascular. An Acad Cienc Cuba [Internet]. 16 de abril de 2020 [citado 22 de abril de 2020];10(2). Disponible en: http://www.revistaccuba.sld.cu/index.php/revacc/article/view/782
- Espinosa G, Reverter JC. Coagulación y fibrinólisis plasmática. Estados de hipercoagulabilidad. Med Integral. 1 de septiembre de 2001;38(4):156-66.
- Wichmann D, Sperhake J-P, Lütgehetmann M, Steurer S, Edler C, Heinemann A, et al. Autopsy Findings and Venous Thromboembolism in Patients With COVID-19. Ann Intern Med [Internet]. 6 de mayo de 2020 [citado 20 de mayo de 2020]; Disponible en: https://www.acpjournals.org/doi/10.7326/M20-2003
- Coronavirus y manifestaciones cutáneas (AMF ) [Internet]. [citado 22 de abril de 2020]. Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2650
- ¿COVID19 en forma de sabañones? [Internet]. [citado 14 de mayo de 2020]. Disponible en: https://www.dermapixel.com/2020/04/covid19-en-forma-de-sabanones.html
- López P por Á. Manifestaciones cutáneas en pacientes con coronavirus [Internet]. Academia Española de Dermatología y Venereología. 2020 [citado 22 de abril de 2020]. Disponible en: https://aedv.es/manifestaciones-cutaneas-en-pacientes-con-coronavirus/
- Manifestaciones cutáneas relacionadas con la COVID [Internet]. Dermatologia en Primaria Camfic. 2020 [citado 14 de mayo de 2020]. Disponible en: http://dermatoscopia.camfic.cat/2020/05/09/manifestaciones-cutaneas-covid/
- Magro C, Mulvey JJ, Berlin D, Nuovo G, Salvatore S, Harp J, et al. Complement associated microvascular injury and thrombosis in the pathogenesis of severe COVID-19 infection: A report of five cases. Transl Res [Internet]. 15 de abril de 2020 [citado 14 de mayo de 2020]; Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7158248/
- Yan Y, Chen H, Chen L, Cheng B, Diao P, Dong L, et al. Consensus of Chinese experts on protection of skin and mucous membrane barrier for health-care workers fighting against coronavirus disease 2019. Dermatol Ther. n/a(n/a):e13310.
- Recalcati S. Cutaneous manifestations in COVID-19: a first perspective. J Eur Acad Dermatol Venereol [Internet]. [citado 22 de abril de 2020];n/a(n/a). Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/jdv.16387
- Joob B, Wiwanitkit V. COVID-19 can present with a rash and be mistaken for dengue. J Am Acad Dermatol. mayo de 2020;82(5):e177.
- Casas CG, Català A, Hernández GC, Rodríguez‐Jiménez P, Nieto DF, Lario AR-V, et al. Classification of the cutaneous manifestations of COVID-19: a rapid prospective nationwide consensus study in Spain with 375 cases. Br J Dermatol [Internet]. [citado 14 de mayo de 2020];n/a(n/a). Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/bjd.19163