Los factores etiopatogénicos para tener en cuenta para catalogar el tipo de riesgo lesional son:
- Neuropatía.
- Vasculopatía.
- Deformidad y rigidez.
- Úlcera previa o cambios cutáneos actuales.
- Complicaciones del otro pie (Charcot, amputaciones…).
Se definen 3 niveles de riesgo lesional hasta llegar al PD propiamente dicho, es decir, el que ya presenta alguna de las lesiones descritas con anterioridad:
- Bajo riesgo.
- Riesgo moderado.
- Alto riesgo.
En función del nivel de riesgo, la atención que precisará cada paciente cambiará, tanto en frecuencia (regularidad de los controles), como en el nivel de complejidad asistencial.
Para catalogar el pie de riesgo (cribaje), en función de los factores que hemos mencionado, es imprescindible una exploración básica y específica de los pacientes diabéticos.
Antes de realizar la exposición de un caso típico y usual en nuestras clínicas, nos gustaría informaros de los principales problemas que sufren los pacientes con diabetes en los miembros inferiores. 1-3
Índice
¿Quién dijo que las úlceras de miembros inferiores en personas con diabetes no tienen solución?
La diabetes mellitus es un grupo de enfermedades metabólicas caracterizado por hiperglucemia provocada por defectos de la insulina en su secreción, acción o ambas. La hiperglucemia crónica de la diabetes se acompaña de daño, disfunción e insuficiencia a largo plazo de diversos órganos, en especial ojos, nervios, corazón, piel y vasos sanguíneos. 1-2
La deficiencia de insulina puede mejorarse por medio de dieta, inyección de insulina o hipoglucemiantes orales (ADO), el tratamiento estándar aún no ha evitado el desarrollo de las diversas complicaciones crónicas.1-2
Por lo tanto, el pie diabético (PD) se define como una alteración clínica de base etiopatogénica neuropática, inducida por una hiperglucemia mantenida, en la que, con o sin coexistencia de isquemia y, previo desencadenante traumático, se produce una lesión y/o ulceración del pie. 1-2
Se ha calculado que alrededor de 15% de los individuos con diabetes mellitus desarrollará úlceras del pie, de las cuales 15-20% requerirán amputación de la extremidad inferior. Se ha estimado que de ellos hasta dos tercios experimentarán una segunda amputación ipsilateral o contralateral, dentro de los 12 meses posteriores a la primera amputación. De todas las amputaciones relacionadas con diabetes, 70-80% son precedidas por úlceras crónicas. 1-2
Las complicaciones de la diabetes se dividen en tres categorías generales
1. Neuropatía Diabética
– Daños en los nervios – La neuropatía diabética es un trastorno de los nervios que conlleva adormecimiento y, algunas veces, genera dolor y debilidad en las manos, los brazos, los pies y las piernas.
La neuropatía también puede causar problemas en el sistema digestivo, el corazón y en los órganos sexuales.
La neuropatía es más común en personas que han tenido diabetes durante al menos 25 años, que tienen sobrepeso, no mantienen el nivel de la glucosa correctamente, y que tienen la presión arterial elevada.
Alrededor del 50% de las personas con diabetes tienen algún grado de daño en los nervios, pero no todos experimentan los mismos síntomas físicos, ni la misma intensidad en el dolor, por lo que no en todos los pacientes se diagnostica de la misma manera.
La neuropatía más común es la periférica (provoca entumecimiento en los pies), y esto a su vez, aumenta la probabilidad de lesiones, que en caso de no ser tratadas correctamente, pueden conducir a la amputación.
La neuropatía se manifiesta habitualmente como una polineuropatía simétrica distal, con afectación sensitiva, motora y/o vegetativa.
La exploración debe encaminarse a conocer la sensibilidad profunda protectora en los pies diabéticos.
2. Enfermedad Macrovascular
– Daños en los vasos sanguíneos de gran calibre como las arterias – El exceso de glucosa en la sangre provoca el endurecimiento de las arterias llamada arterosclerosis, lo que puede provocar ataques cardiacos, accidentes cerebro vasculares y/o mala circulación de las arterias que irrigan a los pies.
Los diabéticos adultos tienen de 2 a 4 veces más riesgo de padecer este tipo de enfermedades que los adultos sin diabetes. Por ello es necesario que toda persona con diabetes sea revisada por un cirujano vascular.
3. Enfermedad Microvascular
– Daño de los vasos sanguíneos pequeños, como los capilares – El exceso de glucosa en la sangre también engrosa las paredes capilares, provocando que la sangre sea más densa pudiendo causar que los vasos sanguíneos pequeños tengan una pequeña fuga o rotura, provocando así una reducción de la circulación de la sangre a la piel (provocando heridas de difícil cicatrización), los brazos, las piernas y los pies. La reducción del flujo sanguíneo capilar puede causar algunas manchas oscuras en las piernas típicas en los pacientes que sufren de diabetes.
Las investigaciones han demostrado que de cada 1% que reduzca su nivel de hemoglobina glicosilada, disminuye el riesgo de un ataque cardiaco en un 14%, así como una reducción del 37% del riesgo de enfermedad microvascular y el riesgo de enfermedad vascular periférica disminuye un 43%. Por ello cada disminución del 1% adicional en su puntaje de HbA1c (hemoglobina glicosilada) reduce el riesgo de complicaciones aún mayores.1-3
Con un buen control de glucosa, muchas de estas complicaciones se pueden disminuir. Su prioridad debe ser alcanzar niveles de HbA1c (Hemoglobina glicosilada) de 7% o menos.
4. Otros Factores
Además, factores asociados como la tendencia a la deformación de los pies, el uso de un mal calzado o el inadecuado cuidado, higiene e hidratación de los pies provoca que sean estructuras de riesgo en la aparición de úlceras, denominadas UPP (úlceras por presión).
Por ello, como equipo multidisciplinar y especializado, recomendamos siempre los mejores productos para el cuidado del pie diabético, así como tratamientos por podólogos especializados, que deben de realizar sus visitas para la prevención de la aparición de UPP, así como un corte correcto de las uñas y la deslaminación de callosidades/hiperqueratosis, para el correcto funcionamiento de la pisada.1-4
Os recomendamos leer otras entradas publicadas en nuestro blog, relacionadas con el pie diabético y sus afectaciones:
Caso Clínico PIE Diabético
Una vez, resumidas las complicaciones del pie diabético os exponemos uno de nuestros casos.
Paciente varón de 65 años, independiente para AVBD con oficio de hostelería.
Antecedentes Personales:
- DIABETES INSULINO DEPENDIENTE
- HIPERCOLESTERIA
- STENT CARDIACO.
- HTA.
- FUNCION RENAL DISMINUIDA en DIALISIS.
- RETINOPATIA DIABETICA.
- ANEMIA CRÓNICA.
- HIPERPARATIROIDISMO SECUNDARIO.
- ACV ISQUÉMICO SIN SECUELAS.
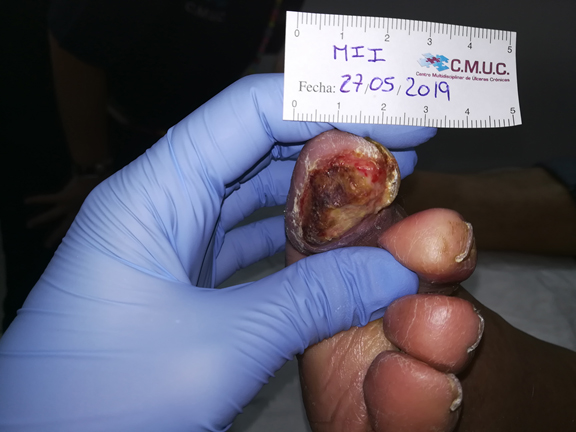
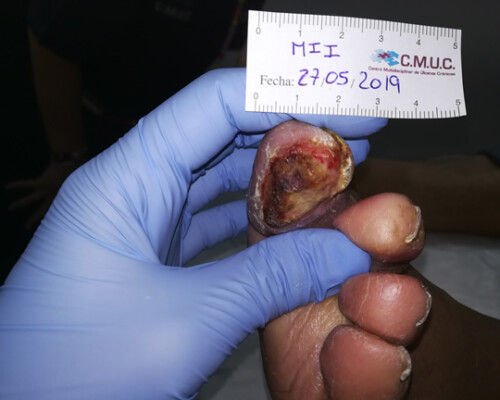
Acude a nuestro servicio de enfermería tras úlcera diagnosticada por podología hace 1 mes, provocada por el roce de un zapato, que inició con una dureza/hiperqueratosis, que ocultaba bajo ella una úlcera.
Durante la exploración refiere claudicación intermitente menor a 100 metros, Dolor escala EVA: 10 en la noche y en reposo.
Se realiza valoración con pulsos débiles en miembros inferiores, por lo que se recomienda valoración por servicio de cirugía vascular. Aún en estudio por cirugía vascular.
- Pruebas de sensibilidad
- Escala WIFI/Pedis: Grado 1.
- Cultivo positivo a S. Aereus
Para evitar la amputación y conseguir una cicatrización de las heridas es vital presentar unas habilidades esenciales en el equipo, que faciliten llegar a los objetivos marcados de forma rápida y efectiva:
- Realizar la evaluación vascular hemodinámica y anatómica con revascularización, cuando sea necesario.
- Realizar un estudio neurológico adecuado.
- Realizar una técnica de cultivo apropiada en la zona afectada.
- Realizar la evaluación de la herida y la estadificación/clasificación de la infección y la isquemia.
- Realizar desbridamientos y curas necesarias, así como las descargas pertinentes.
- Iniciar y modificar la antibioticoterapia específica según los cultivos y la situación del paciente.
- Realizar cuidados y seguimientos adecuados para reducir el riesgo de reulceración acudiendo al podólogo mensualmente.
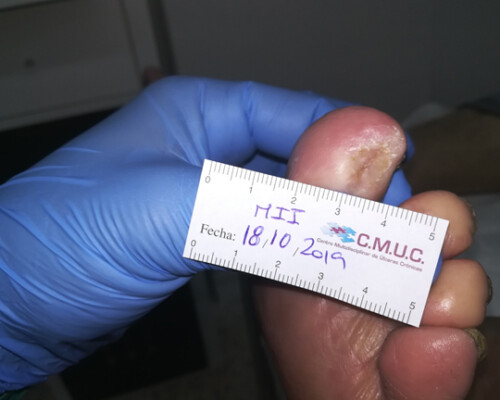
Por ello nosotros apostamos por la curación para reducir así las amputaciones, y respondemos con evidencia científica a la pregunta con la que iniciamos este blog; SÍ es posible solucionar las heridas en los pacientes diabéticos.
Bibliografía
Bravo, J. J. (2001). Complicaciones de la diabetes mellitus. Diagnóstico y tratamiento. Semergen – Medicina De Familia, 27(3), 132-145. Recuperado el 21 de 1 de 2020, de https://elsevier.es/es-revista-semergen-medicina-familia-40-articulo-complicaciones-diabetes-mellitus-diagnostico-tratamiento-s1138359301739317
Valero, K., Marante, D., R, M. T., Ramírez, G., Cortéz, R., & Carlini, R. (2012). COMPLICACIONES MICROVASCULARES DE LA DIABETES. Recuperado el 21 de 1 de 2020, de http://scielo.org.ve/pdf/rvdem/v10s1/art14.pdf
- Pérez Fernández.(2018).
ABORDAJE MULTIDISCIPLINAR. ORGANIZACIÓN DE UNA UNIDAD DE PIE DIABÉTICO. MONOGRAFÍA. NÚM. 10. 2018 ISSN: 2254-240X (IMPRESO) SOLICITADO (ONLINE)
Blanes, J., Clará, A., Lozano, F., Alcalá, D., Doiz, E., Merino, R., . . . Sánchez, J. G. (2012). Documento de consenso sobre el tratamiento de las infecciones en el pie del diabético. American Journal of Human Genetics, 64(1), 31-59. Recuperado el 21 de 1 de 2020, de https://elsevier.es/es-revista-angiologia-294-articulo-documento-consenso-sobre-el-tratamiento-s0003317011001556