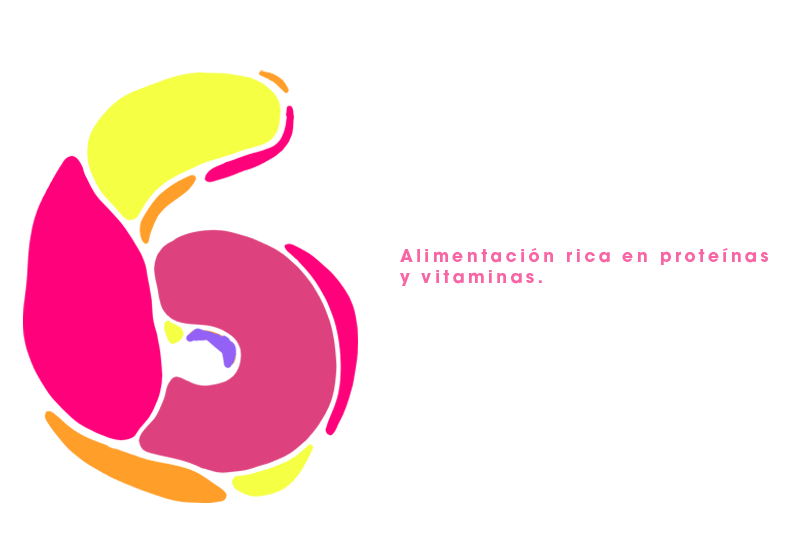Índice
Introducción (1-2)
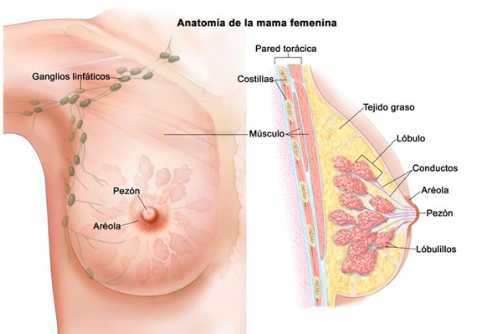
La mama está formada por 10 o 20 secciones llamados lóbulos. Cada lóbulo está dividido en secciones más pequeñas llamadas lobulillos. Los lobulillos contienen las glándulas encargadas de producir la leche durante la lactancia. La leche fluye del lobulillo al pezón por unos tubos llamados ductos. El espacio entre los lobulillos y los ductos está lleno de grasa y tejido fibroso.
Además, las mamas tienen vasos linfáticos que van a unos órganos pequeños redondos, los ganglios linfáticos, que tienen como función la protección, atrapan bacterias, células tumorales y otras sustancias nocivas (los vasos y ganglios linfáticos están presentes por todo el cuerpo).
El drenaje linfático de las mamas se produce fundamentalmente a los ganglios linfáticos axilares.
El cáncer de mama puede aparecer en mujeres y hombre, pero más del 99% de los casos El cáncer de mama es el cáncer más frecuente en la mujer española. La estimación de nuevos casos de cáncer de mama en España para 2020 es de 32953. Se calcula que 1 de cada 8 mujeres españolas tendrá un cáncer de mama en algún momento de su vida.
Aunque la mortalidad por cáncer de mama ha descendido en los últimos años gracias a los programas de cribado y a la mejora de los tratamientos el cáncer de mama sigue siendo la primera causa de muerte por cáncer en España en las mujeres. En 2018 fallecieron 6534 mujeres por cáncer de mama en España.
La edad de máxima incidencia está por encima de los 50 años, pero aproximadamente un 10% se diagnostica en mujeres menores de 40 años.
La supervivencia media relativa del cáncer de mama tras cinco años es del 89.2% de forma global.
El estadio en el que se ha diagnosticado el cáncer influye en la supervivencia. La supervivencia en el estadio I es de más del 98% y en cambio en los estadios III la supervivencia desciende al 24%.
Concepto (1-2)
El cáncer de mama consiste en la proliferación acelerada e incontrolada de células del epitelio glandular. Son células que han aumentado enormemente su capacidad reproductiva.
Las células del cáncer de mama pueden diseminarse a través de la sangre o de los vasos linfáticos y llegar a otras partes del cuerpo. Allí pueden adherirse a los tejidos y crecer formando metástasis.
El considerable apoyo para la concientización y el financiamiento de investigaciones sobre cáncer de mama ha ayudado a crear avances en el diagnóstico y tratamiento del cáncer de mama. Las tasas de supervivencia del cáncer de mama han aumentado, y el número de muertes asociadas con esta enfermedad está disminuyendo constantemente, en gran medida debido a factores como la detección temprana, un nuevo enfoque de tratamiento personalizado y un mejor entendimiento de la enfermedad.
La causa o causas que producen un cáncer de mama todavía no están aclaradas, sin embargo, sí se han identificado numerosos factores de riesgo asociados al cáncer de mama. La mayor parte de los ellos se relaciona con los antecedentes reproductivos que modulan la exposición hormonal durante la vida.
Factores de riesgo para padecer un cáncer de mama son (1-2)
1. La edad es el principal factor de riesgo para padecer un cáncer de mama, el riesgo aumenta al aumentar la edad.
2. Historia personal de cáncer de mama invasivo (las mujeres que han tenido un cáncer de mama invasivo tienen más riesgo de padecer un cáncer de mama contralateral), carcinoma ductal in situ o carcinoma lobulillar in situ.
3. Historia personal de enfermedad proliferativa benigna de la mama.
4. Historia familiar de cáncer de mama en un familiar de primer grado (madre, hija, hermana).
5. Portadoras de mutaciones en los genes BRCA 1 y 2 o en otros genes que aumentan el riesgo de padecer un cáncer de mama.
6. Densidad mamaria elevada en las mamografías.
7. Factores reproductivos que aumentan la exposición a los estrógenos endógenos, como la aparición temprana de la primera regla , la menopausia tardía o la nuliparidad (no haber estado embarazada nunca).
8. El uso de terapia hormonal sustitutiva después de la menopausia aumentan el riesgo de cáncer de mama, al igual que lo hace el uso de una combinación de las hormonas estrógeno y progesterona posterior a la menopausia.
9. La exposición a radiaciones ionizantes, sobre todo durante la pubertad, y las mutaciones hereditarias relacionadas con el cáncer de mama, aumentan el riesgo.
10. El consumo de alcohol.
11. La obesidad.
Síntomas (1-2)
Un nódulo palpable en la mama es el signo más frecuente por el que se consulta, generalmente no doloroso, aunque también es frecuente la retracción del pezón o alteraciones de la piel de la mama.
Si notase alguno de estos síntomas, debe consultar con su ginecólogo o cirujano para que lo valore e inicie un estudio más profundo si lo considera apropiado.
Tratamiento del cáncer de mama
El tratamiento del cáncer de mama debe individualizarse y se basa en múltiples factores. El tratamiento óptimo requiere de la colaboración de un equipo multidisciplinar:
Cirujanos, oncólogos médicos y oncólogos radioterapeutas.
En los estadios avanzados, el tratamiento principal será sistémico, aunque puede emplearse la cirugía o la radioterapia en situaciones concretas.
Cirugía
El objetivo de la cirugía es extirpar el tumor y analizar los ganglios de la axila.
Existen dos opciones de cirugía en las mujeres con un cáncer de mama localizado:
- Cirugía conservadora. Se extirpa el tumor con una pequeña cantidad de tejido sano alrededor. Con esta cirugía se conserva la mama, pero en general se debe administrar radioterapia después con objeto de eliminar las células tumorales que pudieran quedar tras la cirugía en la mama.
La posibilidad de realizar una cirugía conservadora depende de varios factores como la localización del tumor, el tamaño del tumor y de la mama o los deseos de la paciente. - Mastectomía. En esta cirugía se extirpa toda la mama. Las pacientes que se someten a una mastectomía pueden reconstruirse la mama. La reconstrucción puede hacerse en el momento de la mastectomía (reconstrucción inmediata) o después de finalizar todos los tratamientos (reconstrucción diferida). Para decidir el momento ideal de la reconstrucción deben valorarse muchos factores relacionados con el tratamiento (si va a recibir radioterapia, que tipo de reconstrucción se va a hacer) y por supuesto de las preferencias de la paciente. La reconstrucción puede realizarse con tejido propio de la paciente o mediante el uso de implantes.
La elección del momento de la reconstrucción y el tipo de reconstrucción deberá discutirla con el equipo que la atiende.
Uno de los primeros sitios donde se disemina el cáncer de mama son los ganglios de la axila. La afectación de los ganglios de la axila es el principal factor pronóstico en el cáncer de mama, como hemos comentado previamente.
La única forma de saber si el cáncer se ha extendido a la axila es examinar los ganglios en el microscopio, por ello durante la cirugía es necesario extirpara algunos ganglios linfáticos para ser analizados. Esto se conoce como linfadenectomía. La linfadenectomía debe hacerse siempre que los ganglios están aumentados de tamaño o cuando el tumor de la mama es grande.
La linfadenectomía produce efectos secundarios como: adormecimiento temporal o permanente de la cara interna del brazo, limitación temporal de los movimientos del brazo y del hombro o hinchazón del brazo (linfedema).
En los casos en que los ganglios no encontramos ganglios aumentados de tamaño durante el estudio por imagen puede realizarse la técnica de ganglio centinela. La ventaja principal de la técnica del ganglio centinela es evitar los efectos secundarios de la linfadenectomía, sobre todo el linfedema.
Biopsia del ganglio centinela
El ganglio centinela es el primer ganglio que recibe el drenaje linfático del tumor y por tanto, es el primer ganglio linfático donde es posible que el tumor se disemine.
Se localiza inyectando una sustancia radioactiva o un tinte azul cerca del tumor. Esta sustancia fluye a través de los conductos linfáticos hasta los ganglios linfáticos.
El procedimiento consiste en extraer el primer ganglio linfático que recibe esta sustancia y analizar si está afectado por el tumor. Si no se detectan células tumorales, no hará falta extraer más ganglios y así se evita la linfadenectomía y sus posibles complicaciones. En el caso de que exista afectación del ganglio centinela por el tumor, debe hacerse la linfadenectomía (a veces en el mismo acto quirúrgico y otras en un segundo tiempo).
La realización de la biopsia de ganglio centinela requiere de un equipo multidisciplinar (cirujanos, médicos nucleares, patólogos) entrenados en la técnica.
La técnica del ganglio centinela no está indicada en todas las situaciones (tumores multicéntricos o grandes, pacientes con intervenciones previas en la mama o axila o en mujeres embarazas). Su cirujano le informara sobre la técnica y su indicación o no en su caso.
Radioterapia
Se basa en el uso de rayos X de alta energía u otros tipos de radiación para destruir células tumorales o impedir que crezcan.
- Como tratamiento adyuvante. Se utiliza como complemento a la terapia local (adyuvante) para eliminar las posibles células tumorales que hayan podido quedar tras la cirugía. Tras una mastectomía hay casos en los que también está indicada con el mismo fin, o tras la linfadenectomía para completar el tratamiento de la axila cuando hay un cierto número de ganglios aislados afectados por el tumor.
- Como tratamiento paliativo. Se utiliza para aliviar síntomas como el que dolor que produce la afectación ósea o ganglionar o aliviar la presión en el cráneo producida una metástasis cerebral.
Tratamiento médico o terapia sistémica
La terapia sistémica es aquella que actúa sobre todo el organismo en contraste con un tratamiento local como es la cirugía o la radioterapia.
La terapia sistémica se administra o bien vía intravenosa o bien vía oral por lo que se distribuye a todos los órganos. Este tipo de terapia tiene su papel tanto en la enfermedad en estadio precoz (adyuvante o neoadyuvante) como cuando la enfermedad se presenta de forma diseminada o metastásica.
Existen diferentes tipos de tratamientos sistemáticos, que son:
Quimioterapia
Es el tratamiento que utiliza drogas para parar el crecimiento de las células tumorales matándolas directamente o haciendo que no puedan dividirse. La quimioterapia suele administrarse de forma intravenosa, aunque hay fármacos que se administran por vía oral.
Hormonoterapia
Muchos cánceres de mama (los que expresan receptores hormonales) crecen por la acción de las hormonas. La hormonoterapia anula las hormonas directamente o bloquea su acción haciendo que se detenga el crecimiento del tumor.
Los principales tratamientos hormonales que se administran en el cáncer de mama son el tamoxifeno, los inhibidores de la aromatasa o los agonistas de la hormona luteinizante (LHRH). En determinados casos de enfermedad avanzada puede aconsejarse también quitar los ovarios para abolir la producción de estrógenos.
Terapias dirigidas
Las terapias dirigidas son aquellos fármacos que identifican y atacan específicamente células tumorales sin dañar las células normales. En el tratamiento del cáncer de mama se utilizan muchos tipos de terapias dirigidas.
1. Anticuerpos monoclonales.
2. Inhibidores de tirosin kinasas.
3. Inhibidores de las ciclinas dependientes de kinasas. Estos tratamientos se administran en combinación con la hormonoterapia.
4. Inhibidores de mTOR.
5. Inhibidores de PARP.
Inmunoterapia
La inmunoterapia aprovecha el sistema inmune del propio paciente para luchar contra el cáncer utilizando sustancias del propio organismo o creadas en el laboratorio para restaurar el sistema inmune del paciente.
De momento sólo está aprobado atezolizumab en el tratamiento del cáncer de mama avanzado.
Cuidados en la piel antes, durante y después del tratamiento del cáncer de mama (1-3)
El tratamiento oncológico puede originar complicaciones en la piel de los pacientes que pueden dificultar su bienestar. En estos casos, verse bien es muy importante, tanto para su autoestima como para poder afrontar mejor el tratamiento.
Por ello, es esencial realizar un buen cuidado específico de la piel y mucosas para intentar minimizar los efectos adversos del tratamiento.
Es el tratamiento que utiliza drogas para parar el crecimiento de las células tumorales matándolas directamente o haciendo que no puedan dividirse. La quimioterapia suele administrarse de forma intravenosa, aunque hay fármacos que se administran por vía oral.
Una de las complicaciones más frecuentes al tratamiento con radioterapia es la radiodermitis o dermatitis por radiación, una alteración de la piel producida por las radiaciones de la radioterapia.
Cuando ocurre la radiodermitis, la piel suele estar enrojecida, presentar descamación, picor, e incluso en algunos casos puede haber infección.
Para prevenirla se debe evitar la exposición solar y los cambios de temperatura.
Durante el tratamiento, se recomienda ducharse con agua tibia, utilizar jabones suaves e hidratar la piel con productos específicos de manera continua.
La utilización de productos hidratantes que se utilizan antes, durante y después de la radioterapia, ayudan a mejorar la incomodidad de la piel irradiada proporcionando una mayor tolerancia al tratamiento, facilitando el cumplimiento y evitando la interrupción de las sesiones de radioterapia, Si se aplica durante la radioterapia es importante no aplicar el producto durante 2-3 horas previas a la sesión.
Los productos que recomendamos por cumplir estas propiedades son los productos ozonizados de OZOAQUA.
Otros de los problemas que surgen durante el cáncer de mama, es la disminución del epitelio vulvar por lo que es preciso buscar productos con textura y consistencia cremosa, que garantice el completo tapizado del epitelio vulvar y un prolongado contacto de los activos hidrosolubles y liposolubles, para así conseguir una continua hidratación y elasticidad, reforzando la disminuida función barrera del epitelio vulvar, evitando la deshidratación y promoviendo una mejor defensa frente a agresiones irritativas.
Esto además provoca sequedad vaginal,efecto adverso que puede provocar pérdida del deseo sexual, dificultad para alcanzar el clímax o dolor durante la penetración, para evitarlos se aconseja la utilización de productos específicos para el cuidado, protección e hidratación del epitelio vulvar, actuando sobre la sequedad, ayudando a mejorar la irritación y el prurito.
¿Cómo realizar estos cuidados?
Ducha diaria (mejor que baño), con agua templada y jabón en gel neutro, lo más sencillo posible, es decir, sin colorantes, aromas, desodorantes, etc, etc. Durante la ducha, no utilizar esponja ni otro material para frotar la zona tratada, utilizar sólo la mano y los dedos.
El secado ha de hacerse con pequeños toques con una toalla, evitando frotar, de forma minuciosa para que toda la zona de tratamiento este completamente seca. A veces puede utilizarse un secador con aire frio en los pliegues o zonas de difíciles de secar como el surco submamario y axila, sobre todo, con la piel lo más seca posible, para que no macere.
Siga las recomendaciones del personal de enfermería para la frecuencia y tipo de producto, siempre que sea una crema de base acuosa o leche corporal hidratante.
Por lo general, hidratar la piel dos o tres veces al día, poniendo muy poca cantidad de crema, y sin frotar excesivamente para extenderla.
Además de la aplicación externa de hidratación (cuya función es evitar la pérdida de humedad), aumentar la ingesta de líquidos es de vital importancia para mantenerse hidratado, mediante la ingesta de agua, zumos, infusiones, refrescos, fruta, etc, hasta los 2 L diarios.
El pezón y la areola al ser zonas prominentes y muy sensibles es muy posible que se irriten por lo que debe de utilizar productos oleosos que calmará esa irritación.
No utilice productos químicos en la zona de tratamiento, como desodorantes, colonias, perfumes, polvos, maquillaje, etc.
En caso de estar en tratamiento con anticuerpos monoclonales no utilizar cremas con aloe vera.
¿Qué cantidad de crema debemos usar?
Si tras aplicarla y pasar 2 o 3 minutos la piel debe estar totalmente seca, sino es así hemos aplicado más hidratación de la necesaria.
Otra recomendación importante es que antes del tratamiento debe pasar al menos dos horas desde su última aplicación.
Utilizar ropa holgada de un tejido transpirable como la seda y el algodón, evitando las fibras sintéticas.
Evitar la sudoración y airear las zonas afectadas mediante posturas como por ejemplo sentarse en el sillón con el brazo afecto apoyado en el reposabrazos y separado de la axila, descansar a menudo unos minutos tumbada boca arriba y con la mano del lado afecto en la nuca, etc.
Así como evitar roces de la ropa de la zona tratada en especial el surco submamario y la axila, por lo que el uso del sujetador debe estar muy restringido, sobre todo si tiene aros o adorno que pueda rozar la piel con el movimiento normal, debiendo ser de un tejido transpirable por ello recomendamos el uso de sujetadores de la marca MUVU por sus características y tejido.
La radiación solar y la radiación que le estamos administrando irritan de forma similar la piel, por lo que sus efectos se suman y, por lo menos durante el primer año tras el tratamiento de radioterapia, deberá evitar la exposición directa de la zona tratada al sol. Puede recibir radiación solar en cualquier otra parte del cuerpo, pero la zona tratada deberá protegerla con cremas con filtro solar alto (mayor de 50) o, preferiblemente, no exponerla.
Cuide su alimentación. Evitar pérdidas o aumento de peso durante las semanas de tratamiento, ya que podría modificar su anatomía de forma que hubiese que revisar los cálculos de su tratamiento. El stress del diagnóstico y los tratamientos puede llevar a un agotamiento físico y psicológico que a su vez puede llevarnos a descuidar la alimentación, por ello es necesario que siga una dieta normal, aumentar un poco la cantidad de proteínas como la carne, pescado, huevos, lácteos y de vitaminas, que nos encontramos en frutas y verduras.
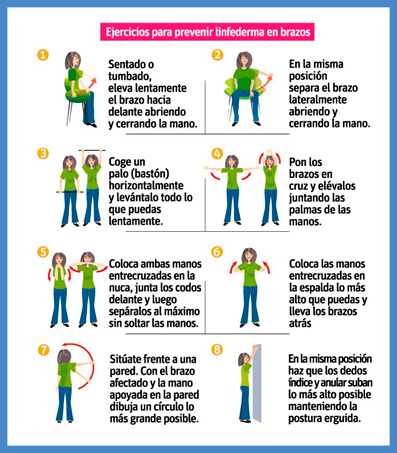
Realizar algún ejercicio suave, como pasear, bicicleta, etc. Evitando acudir a la piscina durante el tratamiento por su alto contenido en cloro ya que irrita mucho la piel en estos momentos. Así como es beneficioso realizar ejercicios específicos para que la cicatriz no pierda elasticidad (fibrosis) y prevenir, como hablamos anteriormente, el linfedema, ya que las realizaciones de estos ejercicios mejoran la movilidad, evita la fibrosis de la cicatriz y previenen o mejoran el linfoedema.
Bibliografía:
1. Cancer de mama – SEOM: Sociedad Española de Oncología Médica © 2019 [Internet]. [citado 5 de octubre de 2020]. Disponible en: https://seom.org/info-sobre-el-cancer/cancer-de-mama?showall=1
2. Cáncer de mama – Síntomas y causas – Mayo Clinic [Internet]. [citado 5 de octubre de 2020]. Disponible en: https://www.mayoclinic.org/es-es/diseases-conditions/breast-cancer/symptoms-causes/syc-20352470
3. Todo sobre el cáncer | AECC [Internet]. [citado 16 de octubre de 2020]. Disponible en: https://www.aecc.es/es/todo-sobre-cancer