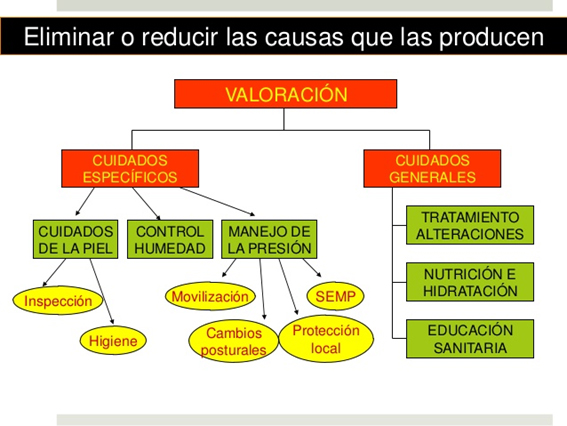
LESCAH - Según la OMS
La Organización Mundial de la Salud (OMS), en 1998, incluyó dentro de la clasificación internacional de enfermedades.
Algunas ulceras clasificadas por los profesionales como UPP en su principio seguramente no lo hayan sido. En la escala de Braden, la humedad es un factor de riesgo.
Úlceras por humedad en datos
La incontinencia tanto urinaria como fecal o el combinado de las dos, tradicionalmente se relacionaban con UPP, incluso hay escalas que aun relacionan este tipo de incontinencia como un factor de riesgo a tener en cuenta en las UPP.
Datos obtenidos de la Agency for Health Care Policy and Research (AHCPR)
Tratamientos deficientes o inadecuados
Un tratamiento deficiente o inadecuado de la incontinencia también puede contribuir al desarrollo de la DAI.
- La exposición prolongada a la orina y las heces debido al cambio poco frecuente de los productos para la incontinencia o a una limpieza limitada
- Los productos absorbentes o para la incontinencia pueden acentuar la hidratación excesiva al mantener la humedad contra la superficie de la piel, especialmente si tienen una capa exterior de plástico
- Los productos para la protección de la piel que son oclusivos y espesos pueden limitar la capacidad absorbente de fluidos de los productos absorbentes para la incontinencia, lo que determina la hidratación excesiva del estrato córneo
- La limpieza frecuente de la piel con agua y jabón es perjudicial para la función de barrera de la piel, ya que daña los corneocitos, elimina lípidos, aumenta la sequedad y crea fricción
- Una técnica de limpieza agresiva (p. ej., utilizar toallitas estándares de limpieza) puede aumentar las fuerzas de fricción y erosionar la piel
La importancia de un profesional
Es muy importante por parte del profesional el diferenciar una ulcera por presión de una dermatitis que se presenta en la incontinencia, porque las medidas que adoptaremos tanto en la prevención como en el tratamiento son diferentes.
Entre las diferenciaciones de UPP y LESCAH generales:
- Bordes distinguibles es UPP; bordes irregulares y difusos es LESCAH
- Bordes dentados es una LESCAH, y que ha estado expuesta a fricción
- Lesión no distribuida uniformemente
- Lesiones por humedad suelen ser superficiales y la UPP profundas
- Lesiones por humedad no producen necrosis
- Lesiones por humedad no mejoran cuando se alivia la presión
- Lesiones por humedad suelen ser bilaterales, siendo las áreas más afectadas, las nalgas y las zonas genitourinaria y perianal (dermatitis del pañal). Estas lesiones pueden verse agravadas por la acción de detergentes, plásticos del pañal, perfumes, etc.), que aumentarían el pH y la temperatura de la piel del área del pañal, provocando la pérdida de su función barrera en la epidermis y facilitando la irritación cutánea
Hay que no equivocar una LESCAH, de una infección fúngica porque esta ultima se presenta como lesión roja y seca; roja y con brillo blanco.